Antibiotici
Antibiotici su hemijski agensi koji mogu da potpuno unište patogene mikroorganizme ili da zaustave njihov rast ili razmnožavanje bez pričinjavanja značajnije štete organizmu domaćinu. Savremena medicina se u velikoj meri oslanja na upotrebu ovakvih hemijskih agenasa u borbi protiv velikog broja zaraznih bolesti.[1][2] Antibiotici mogu bilo da ubiju ili da inhibiraju rast bakterija. Nekoliko antibiotika je isto tako efektivno protiv gljivica i protozoa, a neki su toksični za ljude i životinje, čak i kad se koriste u terapeutskoj dozi. Antibiotici nisu efektivni protiv virusa kao što su prehlada ili influenca, i mogu da budu štetni ako se neprimereno koriste.
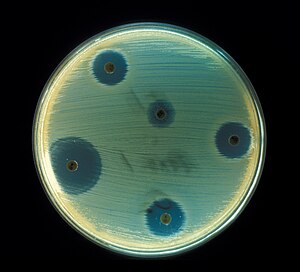
Antibiotici su proizveli revolucionarne promene u medicini 20. veka, i zajedno sa vakcinacijom su skoro doveli do iskorenjivanja bolesti kao što je tuberkuloza u razvijenom svetu. Njihova efektivnost i dostupnost dovode do prekomerne upotrebe, posebno pri uzgoju marve, što podstiče bakterije da razviju otpornost. To je dovelo do široko rasprostranjenih problema sa antimikrobnom i antibiotičkom otpornošću, do te mere da je Svetska zdravstvena organizacija klasifikovala antimikrobnu otpornost kao „ozbiljnu pretnju [koja] više nije predviđanje za budućnost, ona se događa u stvarnosti u svakom regionu sveta i ima potencijal da utiče na svakog, nezavisno od uzrasta, u svakoj zemlji“.[3]
Era antibakterijske hemoterapije je započela otkrićem arsfenamina, koji su Alfred Bertheim i Paul Ehrlich sintetisali 1907, i koji je korišten za tretman sifilisa.[4][5] Prvi sistemski aktivni antibiotik, prontosil je otkrio Gerhard Domagk 1933,[5][6] za šta mu je dodeljena Nobelova nagrada 1939. godine[7]
Ponekad se termin antibiotik koristi za svaku supstancu koja se primenjuje protiv mikroba,[8] sinonimno sa antimikrobnim agensom.[9] Neki izvori prave razliku između antibakterijala i antibiotika; antibakterijali se koriste u sapunima i sredstvma za čišćenje, ali ne kao lekovi.[10] Ovaj članak tretira te termine kao sinonime, i sledi najšire zastupljenu definiciju da su antibiotici supstance koje se koriste protiv bakterija.
Medicinska upotreba
uredi- Tretman
- Bakterijske infekcije
- Protozoanske infekcije, e.g., metronidazol i Baktrim je efektivniji protiv nekoliko parazitskih bolesti
- Imunomodulacija, e.g., tetraciklin, koji je efektivan pri periodontalnoj inflamaciji, i dapson koji je efektivan kod autoimunih bolesti, kao što je pemphigoid oralne sluzokožne membrane[11]
- Neoperativni resurs za pacijenete koji imaju nekomplikovani akutni apendicitis. Pokazalo se da je tretman antibioticima delotvoran, i da skoro da nema slučajeva remisije.[12]
- Prevencija infekcije
- Hirurški rez
- Dentalna antibiotička profilaksa[13][14]
- Slučajevi neutropenije, e.g. vezano za kancer
Farmakodinamika
urediUspešan ishod antimikrobne terapije antibakterijskim jedinjenjima zavisi od nekoliko faktora. Oni obuhvataju odbrambene mehanizme domaćina, lokaciju infekcije, i farmakokinetička i farmakodinamička svojstva antibakterijskog agensa.[15] Baktericidna aktivnost antibakterijskih agenasa može da bude zavisna od bakterijske faze rasta. Neophodni prirekvizit je obično tekuća metabolička aktivnost i deoba bakterijskih ćelija.[16] Ti nalazi su bazirani na laboratorijskim studijama. U kliničkom okruženju je isto tako pokazano da su neophodni za eliminaciju bakterijske infekcije.[15][17] Pošto aktivnost antibakterijskih agenasa frekventno zavisi od njihove koncentracije,[18] in vitro karakterizacija antibakterijske aktivnosti normalno uključuje određivanje minimalne inhibitorne koncentracije i minimalne baktericidne koncentracije antibakterijskog agensa.[15][19] Da bi se predvideo klinički ishod, antimikrobna aktivnost antibakterijskog agensa se obično kombinuje sa njegovim farmakokinetičkim profilom, i grupa farmakoloških parametera se koristi kao indikator efikasnosti leka.[20][21]
Klase
urediAntibakterijski antibiotici se obično klasifikuju na bazi njihovog mehanizma dejstva, hemijske strukture, ili spektra aktivnosti. Većina njih je usredsređena na bakterijske funkcije ili procese rasta.[22] Oni čija meta je bakterijski ćelijski zid (penicilini i cefalosporini) ili ćelijska membrana (polimiksini), ili oni koji ometaju esencijalne bakterijske enzime (rifamicini, lipiarmicini, hinoloni, i sulfonamidi) imaju baktericidno dejstvo. Oni čiji cilj je proteinska sinteza (makrolidi, linkosamidi i tetraciklini) su obično bakteriostatični (izuzev baktericidnih aminoglikozida).[23] Dalja kategorizacija je bazirana na njihovoj ciljnoj specifičnosti. Antibakterijski antibiotici „uskog spektra“ deluju na specifične tipove bakterija, kao što su Gram-negativne ili Gram-pozitivne bakterije, dok antibiotici širokog spektra utiču na širok opseg bakterija. Nakon 40-godišnjeg zastoja u otkrivanju nove klase antibakterijskih jedinjenja, četiri nove klase antibakterijskih antibiotika su dospele do kliničke primene[24]: ciklični lipopeptidi (kao što je daptomicin), glicilciklini (kao što je tigeciklin), oksazolidinoni (kao što je linezolid), i lipiarmicini (kao što je fidaksomicin).[25][26]
Proizvodnja
urediZahvaljujući napretku medicinske hemije, većina modernih antibakterijskih agenasa su polusintetičke modifikacije raznih prirodnih jedinjenja.[27] Oni obuhvataju, na primer, beta-laktamske antibiotike, predstavnici kojih su penicilini (proizvodi gljiva iz roda Penicillium), cefalosporini, i karbapenemi. Jedinjenja koja se još uvek dobijaju izolacijom iz živih organizama su aminoglikozidi, dok su drugi antibakterijski agensi — na primer, sulfonamidi, hinoloni, i oksazolidoni — proizvode putem hemijske sinteze. U skladu s tim, mnoga antibakterijska jedinjenja se klasifikuju na bazi njihovog hemijskog/biosintetičkog porekla u prirodne, polusintetičke i sintetičke. Jedan drugi klasifikacioni sistem je baziran na biološkoj aktivnosti; u toj klasifikaciji, antibakterijski agensi se dele u dve široke grupe sledstveno njihovom biološkom efektu na mikroorganizme: baktericidne agense koji ubijaju bakterije, i bakteriostatičke agense koji usporavaju ili zaustavljaju bakterijski rast. Mnoga antibakterijska jedinjenja su relativno mali molekuli sa molekulskom težinom od manje od 2000 atomskih jedinica mase.
Još od vremena prvih pionirskih napora Floreja i Čejna 1939, značaj antibiotika, uključujući antibakterijska sredstva, za medicinu je doveo do intenzivnih istraživanja proizvodnje antibakterijskih agenasa na velikim skalama. Nakon testiranja antibakterijskih agenasa na širokom opsegu bakterija, proizvodnja aktivnih jedinjenja se izvodi koristeći fermentaciju, obično u strogo aerobnim uslovima.[28]
Administracija
urediOralni antibiotici se uzimaju putem usta, dok se intravenozna administracija može koristiti u ozbiljnijim slučajevima, kao što su duboko ukorenjene sistemske infekcije. Antibiotici se isto tako mogu ponekad dozirati topikalno, na prime putem kapi za oči ili ulja.
Topikalni antibiotic su:[29]
Dok topikalni lekovi koji deluju kao komedolitici, kao i antibiotici su:
Nuspojave
urediAntibiotici se testiraju za brojne moguće negativne efekte na ljudima i drugim sisarima pre nego što se odobri njihova klinička primena. Oni se obično smatraju bezbednim, i većina njih je dobro tolerisana. Međutim, pojedini antibiotici su bili vezani za opseg štetnih nuspojava.[30] Nuspojave su u opsegu od blagih do veoma ozbiljnih u zavisnosti od korištenog antibiotika, ciljnih mikrobnih organizama, i individualnog pacijenta. Bezbednosni profili novijih lekova često nisu dobro poznati, za razliku od onih sa dugom istorijom primene.[30] Nepoželjna dejstva su u opsegu od groznice i mučnine do znatnih alergijskih reakcija, uključujući fotodermatitis i anafilaksu. Česta nuspojava je dijareja, koja je posledica poremećaja kompozicije intestinalne flore, što može da dovede od prekomernog rasta patogenih bakterija, kao što je Clostridium difficile.[31] Antibakterijski agensi isto tako mogu da utiču na vaginalnu floru, te mogu da dovedu do prekomernog rasta kvasce iz roda Candida u vulvo-vaginalnoj oblasti.[32] Dodatne nuspojave mogu da proizađu iz interakcije sa drugim lekovima, kao što je povećani rizik od povrede tetiva usled administracije hinolonskih antibiotika sa sistemskim kortikosteroidom. Neki naučnici smatraju da neselektivna upotreba antibiotika menja mikrobiotu domaćina i to je bilo povezano sa hroničnim bolestima.[33][34]
Međusobne interakcije lekova
urediPilule za kontrolu rađanja
urediVećina studija pokazuje da antibiotici ne ometaju dejsto kontraceptivnih pilula.[35] Takve kliničke studije pokazuju da je antibioticima uzrokovana stopa neuspeha kontraceptivnih pilula veoma niska (oko 1%).[36] U slučajevima gde se sumnja da antibakterijska sredstva utiču na efikasnot pilula za kontrolu rađanja, kao što je kod antibiotika širokog opsega rifampicina, moguće je da dolazi do povećanja aktivnosti hepatičkih enzima jetre, koji uzrokuju ubrzani raspad aktivnih sastojaka pilule.[35] Uticaji na intestinalnu floru, koji mogu da dovedu do umanjene apsorpcije estrogena u crevima, isto tako su predloženi, mada su takve sugestije neuverljive i konroverzne.[37][38] Lekari preporučuju da se dodatne kontraceptivne mere preduzmu tokom terapije u kojoj se koriste antibiotici za koje se sumlja da formiraju interakcije sa oralnim kontraceptivima.[35]
Alkohol
urediInterakcije između alkohola i pojedinih antibiotika se mogu javiti. To može da uzrokuje nuspojave i umanjenu efektivnost antibiotičke terapije.[39][40]
- „Razumno je da se izbegava konzumiranje alkohola kad se koriste lekovi. Međutim, malo je verovatno da umereno konzumiranje alkohola može da dovede do problema pri upotrebi većine uobičajenih antibiotika. Doduše, postoje specifični tipovi antibiotika pri čijoj upotrebi bi alkohol trebalo u izbegavati u potpunosti, zbog ozbiljnih nuspojava.“[1]
Stoga, potencijalni rizici od nuspojava i efektivnost zavise od tipa korišćenog antibiotika. Uprkos odsustva kategorične kountrandikacije, verovanje da alkohol i antibiotike nikad ne treba mešati je široko rasprostranjeno.
Antibiotici kao što su metronidazol, tinidazol, cefamandol, latamoksef, cefoperazon, cefmenoksim i furazolidon, uzrokuju hemijsku reakciju sličnu disulfiramu sa alkoholom putem inhibiranja njegovog razlaganja posredstvom acetaldehid dehidrogenaza|acetaldehid dehidrogenaze, što može da dovede do povraćanja, mučnine, i kratkoće daha.[1]
Drugi uticaji alkohola na aktivnost antibiotika obuhvataju promene aktivnosti enzima jetre koji razlažu antibiotska jedinjenja.[41] Dodatno, serumski novoi bakteriostatičkih antibiotika doksiciklina i eritromicin sukcinata mogu da budu redukovani pri konzumaciji alkohola, što dovodi do umanjene efikasnosti i farmakoterapeutskog dejstva.[42]
Istorija
urediUpotreba hemijskih agensa protiv patogena započela je s njemačkim liječnikom Paulom Ehrlichom. Ehrlich je nakon niza pokušaja utvrdio da je određenom hemijskom toksičnošću moguće ubiti patogen a pritom ne ubiti domaćina. On je 1904. otkrio da je upotrebom hemijskog spoja tripana moguće smanjiti vjerojatnst pojave ili razinu izraženosti afričke bolesti spavanja (tada nije bilo poznato da je uzročnik bolesti ce-ce muha). Otkrio je također da je korištenjem arsfenamina moguće liječiti pacijente oboljele od sifilisa. Godine 1910. spoj arsfenamina proizveden je za tržište pod imenom Salvarsan.
Godine 1896. 21-godišnji francuski student medicine Ernest Duchesne proučavao je gljivu Penicillium chrysogenum. Otkrio je moguća pozitivna djelovanja ove gljive i želio je proučavati njene terapijske mogućnosti. Međutim, nije imao dovoljno novca za financiranje, a poziv za pomoć koji je uputio Pasteurovom zavodu ostao je zanemaren i ideja o upotrebi gljive u medicinske svrhe odbačena je. Godine 1923 liječnik iz Kostarike Picado Twight također je proučavao ovu gljivu i nakon nekoliko pokusa utvrdio da posjeduje antibiotičko djelovanje.
Otkriće penicilina kao antibiotika ipak se pripisuje škotskom naučniku Alexanderu Flemingu koji je 1928. godine otkrio direktno djelovanje penicilina kao antibiotika na uzorku stafilokokne bakterije koju je držao u Petrijevoj zdjelici. Zdjelica je bila ispunjena stafilokokima koji su pokrili dno. Na mjestima gde je dodao penicilin pojavili su se čisti krugovi i vidljivo dno zdjelice. Zbog toga je zaključio da penicilin ima inhibitorno djelovanje na razvoj bakterije. Mislio je međutim da antibiotik nije u stanju preživjeti dovoljno dugo u čovječjem tijelu i zbog toga ne može biti učinkovit kao lijek te je odbacio mogućnost penicilina kao antibiotika.
Ovo se mišljenje promijenilo 1939. godine nakon što je australski naučnik Howard Florey na Oxfordskom univerzitetu nakon niza pokusa utvrdio da je antibiotik dovoljno jak za preživljavanje u čovječjem sistemu uz zadržavanje svoje antibiotske mogućnosti i aktivno djelovanje protiv patogena.
Definicija
urediHemijski agens mora, za djelovanje u liječenju, posjedovati selektivnu toksičnost tj. sposobnost uništavanja patogena s malo ili nimalo štetnog učinka na domaćina. Razina selektivne toksičosti može biti izražena u obliku
- terapijske doze, odnosno količine hemijskog agensa nužnog za liječenje dane infekcije
- toksične doze, odnosno količine agensa u krvi koja nije štetna za domaćina.
Antibiotici djeluju isključivo na bakterije, gram pozitivne i gram negativne. Nemaju nikakvog uticaja na viruse.
Mehanizam djelovanja
urediAntibiotik može oštetiti patogen na nekoliko načina. Neki antibiotici djeluju protiv patogena tako što zaustavljaju sintezu njegova ćelijskog zida bez kojega ne može preživjeti. U ovu skupinu spadaju penicilin, cefalosporin i vankomicin.
Antibiotici se mogu vezati i za ribosome patogena. Ribosomi su mjesto sinteze proteina. Vezivanjem antibiotika za ribosom spriječava se sinteza proteina tog patogena tako da dolazi do pogrješnog čitanja slijeda aminokiselina i na taj način antibiotik onemogućava funkcioniranje patogene ćelije. U ovu skupinu antibiotika spadaju gentamicin, kloramfenikol, tetraciklin, i eritromicin.
Inibicija sinteze ćelijskog zida
urediOva skupina antibiotika inhibira, odnosno zaustavlja stvaranje veza peptidoglikana u ćelijskom zidu patogena. Inhibicija se ostvaruje aktiviranjem enzima koji kida veze peptidoglikana i na taj način dolazi do degradacije zida. U ovu skupinu spadaju:
Inhibicija sinteze proteina
urediDo inhibicije sinteze proteina dolazi zbog prekida normalne aktivnosti ribosoma. Antibiotici koji djeluju na ovaj način su:
Inhibicija sinteze nukleinske kiseline
urediOva skupina antibiotika djeluje izravnom degradacijom DNK i RNK molekule, ili se veže na enzime koji upravljaju replikacijom DNK, kao što je DNK polimeraza. Ovu skupinu antibiotika čine:
- Ciprofloksacin
- Rifampicin
Inhibicija metabolizma
urediMetabolizam je jedan od najvažnijih procesa svih organizama uz pomoć kojega ćelije dolaze do energije za razne druge procese. Ako se dogodi degradacija enzima koji sudjeluju u metabolizmu ćelije postaju nesposobne za normalno funkcioniranje. U ovu skupinu antibiotika spadaju:
- Sulfonamid
- Trimetoprim
- Izonijazid
Povezano
urediReference
uredi- ↑ 1,0 1,1 1,2 „Antibiotics”. NHS. June 5, 2014. Pristupljeno January 17, 2015.
- ↑ „Factsheet for experts”. European Centre for Disease Prevention and Control. Arhivirano iz originala na datum 2014-12-21. Pristupljeno December 21, 2014.
- ↑ „WHO's first global report on antibiotic resistance reveals serious, worldwide threat to public health”. The World Health Organization. April 30, 2014. Pristupljeno December 21, 2014.
- ↑ Williams, KJ (2009). „The introduction of 'chemotherapy' using arsphenamine - the first magic bullet”. J R Soc Med 102 (8): 343–8. DOI:10.1258/jrsm.2009.09k036. PMC 2726818. PMID 19679737.
- ↑ 5,0 5,1 Goodman, Louis S.; Gilman, Alfred (1941). The Pharmacological Basis of Therapeutics. New York: Macmillan Publishing Co.
- ↑ Aminov, RI (2010). „A brief history of the antibiotic era: lessons learned and challenges for the future”. Front Microbiol 1: 134. DOI:10.3389/fmicb.2010.00134. PMC 3109405. PMID 21687759.
- ↑ „Physiology or Medicine 1939 – Presentation Speech”. Nobel Foundation. Pristupljeno 14 January 2015.
- ↑ American Heritage® Dictionary of the English Language, 5th edition. 2011.
- ↑ Mosby's Medical Dictionary, 8th Edition. Elsevier. 2009.
- ↑ „General Background: Antibiotic Agents”. Alliance for the Prudent Use of Antibiotics. Arhivirano iz originala na datum 2014-12-14. Pristupljeno December 21, 2014.
- ↑ Rogers, RS; Seehafer, JR; Perry, HO (February 1982). „Treatment of cicatricial (benign mucous membrane) pemphigoid with dapsone”. J. Am. Acad. Dermatol. 6 (2): 215–23. DOI:10.1016/S0190-9622(82)70014-3. PMID 7037880.
- ↑ Kırkıl C. Long-term results of nonoperative treatment for uncomplicated acute appendicitis. The Turkish journal of gastroenterology. 2014-08;25:393–397.
- ↑ Wilson, W; Taubert, KA; Gewitz, M; Lockhart, PB; Baddour, LM; Levison, M i dr.. (October 2007). „Prevention of infective endocarditis: guidelines from the American Heart Association: a guideline from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee, Council on Cardiovascular Disease in the Young, and the Council on Clinical Cardiology, Council on Cardiovascular Surgery and Anesthesia, and the Quality of Care and Outcomes Research Interdisciplinary Working Group”. Circulation 116 (15): 1736–54. DOI:10.1161/CIRCULATIONAHA.106.183095. PMID 17446442. »American Heart Association Rheumatic Fever«
- ↑ Zadik, Y; Findler, M; Livne, S; Levin, L; Elad, S (December 2008). „Dentists' knowledge and implementation of the 2007 American Heart Association guidelines for prevention of infective endocarditis”. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 106 (6): e16-9. DOI:10.1016/j.tripleo.2008.08.009. PMID 19000604.
- ↑ 15,0 15,1 15,2 Pankey GA, Sabath LD. (March 2004). „Clinical relevance of bacteriostatic versus bactericidal mechanisms of action in the treatment of Gram-positive bacterial infections”. Clin Infect Dis. 38 (6): 864–870. DOI:10.1086/381972. PMID 14999632.
- ↑ Mascio CT, Alder JD, Silverman JA (December 2007). „Bactericidal action of daptomycin against stationary-phase and nondividing Staphylococcus aureus cells”. Antimicrob. Agents Chemother. 51 (12): 4255–60. DOI:10.1128/AAC.00824-07. PMC 2167999. PMID 17923487.
- ↑ Pelczar, M.J., Chan, E.C.S. and Krieg, N.R. (1999) "Host-Parasite Interaction; Nonspecific Host Resistance", In: Microbiology Concepts and Applications, 6th ed., McGraw-Hill Inc., New York, U.S.A. pp. 478–479.
- ↑ Rhee KY, Gardiner DF (September 2004). „Clinical relevance of bacteriostatic versus bactericidal activity in the treatment of gram-positive bacterial infections”. Clin. Infect. Dis. 39 (5): 755–6. DOI:10.1086/422881. PMID 15356797.
- ↑ Wiegand I, Hilpert K, Hancock REW (January 2008). „Agar and broth dilution methods to determine the minimal inhibitory concentration (MIC)of antimicrobial substances”. Nature Protocols 3 (2): 163–175. DOI:10.1038/nprot.2007.521. PMID 18274517.
- ↑ Spanu T, Santangelo R, Andreotti F, Cascio GL, Velardi G, Fadda G (February 2004). „Antibiotic therapy for severe bacterial infections: correlation between the inhibitory quotient and outcome”. Int. J. Antimicrob. Agents 23 (2): 120–8. DOI:10.1016/j.ijantimicag.2003.06.006. PMID 15013036.
- ↑ Sharma, K.K., Sangraula, H., Mediratta, P.K. (December 2002). „Some new concepts in antibacterial drug therapy” (PDF). Indian Journal of Pharmacology 34 (6): 390–396. Arhivirano iz originala na datum 2015-07-13. Pristupljeno 13 November 2008.
- ↑ Calderon CB, Sabundayo BP (2007). Antimicrobial Classifications: Drugs for Bugs. In Schwalbe R, Steele-Moore L, Goodwin AC. Antimicrobial Susceptibility Testing Protocols. CRC Press. Taylor & Frances group. ISBN 978-0-8247-4100-6
- ↑ Finberg RW, Moellering RC, Tally FP (November 2004). „The importance of bactericidal drugs: future directions in infectious disease”. Clin. Infect. Dis. 39 (9): 1314–20. DOI:10.1086/425009. PMID 15494908.
- ↑ Mark S Butler1, Mark A Blaskovich1 and Matthew A Cooper1 (2013). „Antibiotics in the clinical pipeline in 2013”. The Journal of Antibiotics 66: 571–591. DOI:10.1038/ja.2013.86.
- ↑ Cunha BA. Antibiotic Essentials 2009. Jones & Bartlett Learning, ISBN 978-0-7637-7219-2 p. 180, for example.
- ↑ Srivastava, A; Talaue, M; Liu, S; Degen, D; Ebright, RY; Sineva, E i dr.. (2011). „New target for inhibition of bacterial RNA polymerase: 'switch region'”. Curr. Opin. Microbiol. 14 (5): 532–43. DOI:10.1016/j.mib.2011.07.030. PMC 3196380. PMID 21862392.
- ↑ von Nussbaum, F; Brands, M; Hinzen, B; Weigand, S; Häbich, D (2006). „Antibacterial natural products in medicinal chemistry--exodus or revival?”. Angew. Chem. Int. Ed. Engl. 45 (31): 5072–129. DOI:10.1002/anie.200600350. PMID 16881035.
- ↑ William Andrew Publishing (2013). Pharmaceutical Manufacturing Encyclopedia. Elsevier Science. str. 305.
- ↑ „Topical Antibiotics”. Pristupljeno July 23, 2014.
- ↑ 30,0 30,1 Slama TG, Amin A, Brunton SA (July 2005). „A clinician's guide to the appropriate and accurate use of antibiotics: the Council for Appropriate and Rational Antibiotic Therapy (CARAT) criteria”. Am. J. Med. 118 Suppl 7A (7): 1S–6S. DOI:10.1016/j.amjmed.2005.05.007. PMID 15993671.
- ↑ „Antibiotic-Associated Diarrhea - All you should know”. Arhivirano iz originala na datum 2015-04-25. Pristupljeno 2014-12-28.
- ↑ Pirotta MV, Garland SM (2006). „Genital Candida species detected in samples from women in Melbourne, Australia, before and after treatment with antibiotics”. J Clin Microbiol. 44 (9): 3213–3217. DOI:10.1128/JCM.00218-06. PMC 1594690. PMID 16954250.
- ↑ Thacker, James D. (2012). „The law of unintended consequences and antibiotics”. Open Journal of Immunology 02 (2): 59. DOI:10.4236/oji.2012.22007.
- ↑ „Antibiotics and Chronic Liver Diseases”. Arhivirano iz originala na datum 2017-05-01. Pristupljeno 2015-06-28.
- ↑ 35,0 35,1 35,2 Weaver K, Glasier A (February 1999). „Interaction between broad-spectrum antibiotics and the combined oral contraceptive pill. A literature review”. Contraception 59 (2): 71–8. DOI:10.1016/S0010-7824(99)00009-8. PMID 10361620.
- ↑ Weisberg E (May 1999). „Interactions between oral contraceptives and antifungals/antibacterials. Is contraceptive failure the result?”. Clin Pharmacokinet 36 (5): 309–13. DOI:10.2165/00003088-199936050-00001. PMID 10384856.
- ↑ Hassan T (March 1987). „Pharmacologic considerations for patients taking oral contraceptives”. Conn Dent Stud J 7: 7–8. PMID 3155374.
- ↑ Orme ML, Back DJ (December 1990). „Factors affecting the enterohepatic circulation of oral contraceptive steroids”. Am. J. Obstet. Gynecol. 163 (6 Pt 2): 2146–52. DOI:10.1016/0002-9378(90)90555-L. PMID 2256523. Arhivirano iz originala na datum 2010-11-18. Pristupljeno 2015-06-28.
- ↑ Lwanga, J; Mears, A; Bingham, J S; Bradbeer, C S (2008). „Do antibiotics and alcohol mix? The beliefs of genitourinary clinic attendees”. BMJ 337: a2885. DOI:10.1136/bmj.a2885.
- ↑ „antibiotics-and-alcohol”. Arhivirano iz originala na datum 2010-11-18. Pristupljeno 2015-06-28., Mayo Clinic
- ↑ „Antibiotics FAQ”. McGill University, Canada. Arhivirano iz originala na datum 16 February 2008. Pristupljeno 17 February 2008.
- ↑ Stockley, IH (2002). Stockley's Drug Interactions (6th izd.). London: Pharmaceutical Press.
Literatura
uredi- Ursula Theuretzbacher: Mikrobiologie im klinischen Alltag. Erreger, Diagnostik, Therapie. 2. Auflage, Kohlhammer, Stuttgart 1999/2005, ISBN 3-17-016665-4.
- Claus Simon, Wolfgang Stille: Antibiotika-Therapie in Klinik und Praxis. Schattauer, Stuttgart 1985, ISBN 3-7945-1970-1.
- Wolfgang Stille, Hans-Reinhard Brodt, Andreas H. Groll, Gudrun Just-Nübling: Antibiotika-Therapie. 1. Nachdruck der 11. Auflage, Schattauer, Stuttgart 2006, ISBN 3-7945-2160-9.
- Peter Heisig: Was ist neu an Ketoliden und Oxazolidinonen? Wirkungs- und Resistenzmechanismen. In: Pharmazie in unserer Zeit Bd. 33, Nr. 1, 2004, S. 10–19, ISSN 0048-3664.
- Radka Alexy, Klaus Kümmerer: Antibiotika in der Umwelt. In: KA: Korrespondenz Abwasser, Abfall. Bd. 52, Nr. 5, 2005, ISSN 1616-430X, S. 563–571.
- M. Grote, C. Schwake-Anduschus, H. Stevens, R. Michel, T. Betsche and M. Freitag: Antibiotika-Aufnahme von Nutzpflanzen aus Gülle-gedüngten Böden – Ergebnisse eines Modellversuchs. In: Journal für Verbraucherschutz und Lebensmittelsicherheit. Bd. 1, Nr. 1, Birkhäuser, Basel 2006, ISSN 1661-5751 (Print), S. 1661–5867 (Online).
- Hidetada Hirakawa, Haruyoshi Tomita: Interference of bacterial cell-to-cell communication: A new concept of antimicrobial chemotherapy breaks antibiotic resistance. In: Frontiers in Microbiology. Nr. 4, 13. Mai 2013, S. 114, DOI:10.3389/fmicb.2013.00114.
Vanjske veze
uredi- Antibiotici na Projektu Open Directory
- C. T. Walsh, M. A. Fischbach: Antibiotika: Neue Strategien gegen Superkeime. Spektrum der Wissenschaft 4/10 (April 2010). online einsehbar Arhivirano 2015-09-24 na Wayback Machine-u bei schattenblick.de.
- gesundzuhause.de, Infos von Prof. Daschner zum Thema Antibiotika-Resistenz
- Übersichtsartikel: Antibiotika und Antibiotikaresistenzen (FLUGS-Fachinformationsdienst am Helmholtz Zentrum München, Deutsches Forschungszentrum für Gesundheit und Umwelt) Arhivirano 2013-03-10 na Wayback Machine-u (PDF-Datei; 4,10 MB)
- BURDEN of Resistance and Disease in European Nations – Die Bestimmung der finanziellen Bürde von Antibiotikaresistenz in Europa Arhivirano 2008-01-15 na Wayback Machine-u
- SARI – Surveillance der Antibiotika-Anwendung und der bakteriellen Resistenzen auf Intensivstationen[mrtav link]
- Wikibooks : Antibiotika