Febra denga
| Febra denga | |
Eczema tipică pentru febra denga | |
| Specialitate | boli infecțioase |
|---|---|
| Simptome | epuizare[*][1] cefalee[1][2] dureri articulare[*][1][3] mialgie[1][2] greață[1] Adenopatie[1] vomă[1] adynamia[*] anorexie[*] maculopapular rash[*] Bradicardie hemoragie[3] |
| Cauze | Dengue virus[*] |
| Metodă de diagnostic | examinare clinică[*] viral culture[*] reacție de polimerizare în lanț ELISA passive hemagglutination test[*] |
| Clasificare și resurse externe | |
| ICD-9 | 061 |
| ICD-10 | A90 |
| ICD-11 | |
| ICD-9-CM | 061[4] |
| OMIM | 614371 |
| DiseasesDB | 3564 |
| MedlinePlus | 001374 |
| eMedicine | med/528 |
| Patient UK | Febra denga |
| MeSH ID | D003715[4] |
| Modifică date / text | |
Febra denga este o infecție cauzată de un virus care este transmis (răspândit) de țânțari.
Febra denga este cunoscută și sub numele de „febra oaselor rupte” deoarece durerile osoase pot fi atât de intense încât creează senzația că oasele se rup. Printre simptomele acestei boli se numără febra, durerile de cap, erupțiile cutanate asemănătoare celor care apar în cazul rujeolei și durerile musculare și articulare. Există și situații în care febra denga poate evolua în una dintre cele două forme severe, cu risc vital, ale bolii. Prima dintre acestea, febra denga hemoragică, provoacă hemoragii, permeabilizează vasele sanguine (tuburi care transportă sângele) și determină scăderea numărului de trombocite (crește riscul de hemoragii). Cea de-a doua formă severă, sindromul de șoc denga, determină o valoare scăzută a tensiunii arteriale.
Există patru tipuri diferite de virus denga. După însănătoșire, persoana infectată cu unul dintre aceste tipuri de virus capătă imunitate pe tot parcursul vieții împotriva tipului de virus care a provocat infecția. Cu toate acestea, protecția împotriva celorlalte trei tipuri de virus va fi una de scurtă durată. Dacă persoana respectivă contractează ulterior unul dintre celelalte trei tipuri de virus, riscul apariției complicațiilor crește foarte mult.
În 2016 a devenit disponibil primul vaccin împotriva virusului Dengue, Dengvaxia, produs de Sanofi. Vaccinul tetravalent viu atenuat produs prin inginerie genetică este doar parțial eficient, crescând riscul apariției complicațiilor în cazul infecției consecutive, la fel ca în cazul unei infecții secundare. Din acest motiv, în 2017 CDC a recomandat ca vaccinul să fie administrat doar persoanelor cu istoric de febră Dengue și doar în zonele unde maladia este frecventă. Măsurile care se pot lua pentru a împiedica contractarea acestei boli constau în protecția individuală față de înțepăturile de țânțari. În plus, oamenii de știință recomandă restrângerea habitatului țânțarilor și reducerea numărului acestora. În formele ușoare sau moderate ale bolii, tratamentul constă în aportul unei cantități suficiente de lichide. În formele mai severe ale bolii, pot fi necesare lichide administrate intravenos (fluidele sunt introduse într-o venă, cu ajutorul unui ac sau cateter) sau transfuzii de sânge (administrarea de sânge de la o altă persoană).
Numărul persoanelor afectate de febra denga a crescut din 1960 și până în prezent, această boală devenind o problemă globală după cel de-al Doilea Război Mondial. Cazuri de febră denga au fost înregistrate în peste 110 țări. Anual, aproximativ 50–100 milioane de persoane se îmbolnăvesc de febră denga.
În prezent, se lucrează la dezvoltarea unui vaccin și a unui tratament care să combată direct virusul. În același timp, se depun eforturi pentru a elimina țânțarii.
Primele mențiuni referitoare la febra denga datează din 1779. La începutul secolului XX, oamenii de știință au descoperit că boala este provocată de virusul denga, care este transmis (sau răspândit) de țânțari.
Istoric
[modificare | modificare sursă]Denga a fost menționată pentru prima dată cu mulți ani în urmă. Într-o enciclopedie medicală chineză ce datează din timpul Dinastiei Jin (din perioada 265 - 420 era noastră) se vorbea despre o persoană care se presupune că ar fi avut denga. În carte se vorbea despre "apă intoxicată" în legătură cu insecte zburătoare.[5][6] Există dovezi scrise ce datează din secolul al 17-lea (anii 1600) despre ceea ce pare să fi fost o epidemie de denga (adică răspândirea rapidă a infecției într-o perioadă de timp scurtă). Primele rapoarte despre epidemia de denga datează din 1779 și 1780. Aceste rapoarte vorbesc despre o epidemie ce a afectat Asia, Africa, și America de Nord.[6] De atunci și până în 1940 nu au mai fost multe epidemii.[6]
În 1906, cercetătorii au demonstrat că infecțiile erau transmise oamenilor de țânțarii Aedes . În 1907 s-a demonstrat existența unui virus ce cauzează denga. Aceasta nu era decât a doua infecție care se demonstrase a fi cauzată de un virus. (Cercetătorii demonstraseră anterior existența virusului febrei galbene.)[7] John Burton Cleland și Joseph Franklin Siler au continuat studiile asupra virusului denga și au reușit să stabilească modul de răspândire a virusului.[7]
Febra denga a început să se răspândească mult mai rapid în perioada celui de-al II-lea Război Mondial și ulterior acestuia. Se crede că acest lucru se datorează faptului că războiul a afectat mediul înconjurător în diverse moduri. Diferite tipuri de denga s-au răspândit în zone neatinse până atunci. Pentru prima dată s-a observat la bolnavi febra hemoragică denga. Această formă acută a fost raportată pentru prima dată în insulele Filipine în 1953, ajungând ca în anii 1970 forma hemoragică a febrei denga să fie cauza majoră a decesului în rândul copiilor. Atât bazinul Pacific cât și Americile au fost afectate.[6] Cazurile de sindrom de șoc al febrei hemoragice denga au fost raportate pentru prima dată în America Centrală și America de Sud în 1981. În această perioadă medicii au observat că persoanele care au avut virusul denga tip 1 erau, câțiva ani mai târziu, victimele infecției denga tip 2.[8]
Etimologie
[modificare | modificare sursă]Nu se cunoaște exact originea cuvântului "denga". Unii cred că acest cuvânt provine de la expresia din swahili Ka-dinga pepo. Această expresie se referă la boala cauzată de un spirit rău.[5] Se consideră că dinga în swahili derivă din cuvântul spaniol denga care însemnă "cu grijă" folosit pentru a descrie durerea de oase suferită de bolnavul infectat cu denga care trebuia să meargă cu grijă.[9] Este totuși posibil ca cuvântul spaniol să provină de la cuvântul din swahili și nu invers.[5]
Alții consideră că numele "denga" provine din Indiile Vestice unde se spune că sclavii ce sufereau de febra denga aveau o poziție de stat în picioare și de mers asemănătoare unui "dandy". Din această cauză boala a fost numită și "febra dandy."[10][11]
Numele de "febră a oaselor rupte" a fost folosit pentru prima dată de Benjamin Rush, medic și Părinte Fondator al Statelor Unite ale Americii. În 1789 Rush a folosit numele de "febră a oaselor rupte" într-un raport despre declanșarea în 1780 a febrei denga în Philadelphia. În raport, Rush a folosit în cea mai mare parte denumirea mai formală "febra bilioasă remitentă".[12][13] Termenul de "febră denga" nu a fost în general folosit până după 1828.[11] Înainte de 1828 se foloseau diverse denumiri pentru această boală. De exemplu, denga a fost numită și "febra oaselor rupte" și "la denga."[11] Alte denumiri au fost folosite pentru stadiul acut al febrei denga, de exemplu, " purpura trombocitopenică infecțioasă ", "febra hemoragică filipineză," "thailandeză," și "singaporeză."[11]
Cauze
[modificare | modificare sursă]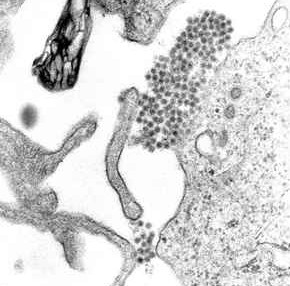
Febra denga este provocată de virusul cu același nume. În sistemul de clasificare și nomenclatura virusurilor, virusul denga face parte din familia Flaviviridae, genul Flavivirus. Din această familie fac parte și alte virusuri care pot provoca boli în rândul oamenilor. De exemplu, virusul febrei galbene, virusul West Nile, virusul encefalitei St. Louis, virusul encefalitei japoneze, virusul encefalitei de căpușă, virusul bolii Kyasanur forest și virusul febrei hemoragice Omsk aparțin tot familieiFlaviviridae.[8] Cele mai multe dintre aceste virusuri sunt răspândite de țânțari sau căpușe.[8]
Transmitere
[modificare | modificare sursă]
Virusul denga este transmis (răspândit) mai ales de țânțarii Aedes și, în special de tipul de țânțar Aedes aegypti.[14] De regulă, acești țânțari trăiesc între 35° latitudine nordică și, respectiv, sudică, la o altitudine mai mică de 1000 m.[14] Ei înțeapă în special în timpul zilei.[15] Este suficientă o singură înțepătură pentru a infecta o persoană.[16]
Există și situații în care țânțarii pot lua virusul denga de la oameni. Dacă o femelă țânțar înțeapă o persoană infectată cu virusul denga, țânțarul respectiv poate contracta virusul. La început, virusul trăiește în celulele din sistemul digestiv al țânțarului. După 8-10 zile, virusul se răspândește la nivelul glandelor salivare care au rolul de a secreta saliva (sau „sputa”). Aceasta înseamnă că saliva produsă de țânțar este infectată cu virusul denga care este transmis ulterior la om prin înțepătura de țânțar. Se pare că virusul nu afectează în niciun fel țânțarii infectați, aceștia continuând să fie purtători ai virusului denga pe toată durata vieții lor. Virusul denga este răspândit în special de țânțarul Aedes aegypti. Acest lucru se întâmplă datorită faptului că acest țânțar preferă să trăiască în apropierea așezărilor umane și să se hrănească cu sângele oamenilor, nu cu cel al animalelor.[17] În plus, el preferă să își depună ouăle în rezervoarele de apă construite de oameni.
Virusul denga poate fi răspândit și prin produse de sânge infectat și prin donarea de organe.[18][19] Dacă o persoană bolnavă de febra denga donează sânge sau un organ, persoana care primește sângele sau organul respectiv riscă, la rândul său, să se îmbolnăvească. Incidența bolii este crescută în anumite țări, cum ar fi Singapore. În aceste țări, 1,6 - 6 transfuzii din 10.000 sunt responsabile pentru răspândirea virusului.[20] Virusul denga poate fi transmis și de la mamă la copil pe durata sarcinii sau la naștere.[21] De regulă, acestea sunt singurele căi de transmitere a bolii.[22]
Riscuri
[modificare | modificare sursă]Riscul de îmbolnăvire gravă este mai mare în cazul sugarilor și copiilor mici, care suferă de boala denga, decât în cazul adulților. Probabilitatea de îmbolnăvire gravă este mai ridicată în cazul copiilor bine îngrijiți (dacă sunt sănătoși și bine hrăniți).[23] (Acest lucru este diferit față de alte infecții care prezintă agravări în cazul copiilor subalimentați, bolnavi sau prost hrăniți.) Riscul de îmbolnăvire gravă este mai ridicat la femei decât la bărbați.[24] Boala denga poate prezenta risc vital în cazul persoanelor care suferă de boli cronice, precum diabetul zaharat și astmul bronșic.[24]
Mecanism de infectare
[modificare | modificare sursă]Atunci când un țânțar înțeapă o persoană, saliva țânțarului pătrunde în pielea persoanei înțepate. Dacă țânțarul este purtător al bolii, virusul febrei denga se găsește și în saliva acestuia. Așadar, în momentul când țânțarul înțeapă o persoană, virusul pătrunde în pielea persoanei înțepate, odată cu saliva țânțarului. Virusul se fixează de și pătrunde în leucocitele persoanei înțepate. (Leucocitele sunt cele care ajută organismul să lupte împotriva pericolelor, precum infecțiile). În timp ce leucocitele circulă prin organism, virusul se reproduce (se înmulțește). Leucocitele reacționează, producând în cantități mari proteine de semnalizare (așa-numitele citokine), precum interleukinele, interferonii și factorii de necroză tumorală. Aceste proteine cauzează febră, simptome asemănătoare celor de gripă și dureri puternice, specifice bolii denga.
Dacă persoana suferă de o infecție severă (gravă), virusul se reproduce mult mai rapid în organismul acesteia. Deoarece virusul circulă în cantități mult mai mari, mult mai multe organe pot fi afectate (printre care ficatul și măduva osoasă). Lichidul din fluxul sanguin se scurge în cavitățile organismului, prin pereții vaselor sanguine mici. Din această cauză, în organism circulă mai puțin sânge, prin intermediul vaselor sanguine. Tensiunea arterială a persoanei infectate scade atât de mult, încât inima nu poate alimenta organele vitale (cele mai importante organe) cu suficient sânge. De asemenea, măduva osoasă devine incapabilă să producă suficiente trombocite, indispensabile pentru coagularea adecvată a sângelui. În absența unui număr suficient de trombocite, persoana este mai predispusă să prezinte probleme de sângerare. Sângerarea reprezintă o complicație gravă a febrei denga (una dintre cele mai îngrijorătoare probleme cauzate de această boală).[25]
Forme clinice și simptome
[modificare | modificare sursă]
Aproximativ 80% dintre persoanele (sau 8 din 10 persoane) infectate cu virusul denga nu prezintă niciun tip de simptome sau prezintă doar simptome moderate (cum ar fi o ușoară febră).[14][26][27] Aproape 5% dintre persoanele infectate (sau 5 din 100 persoane) prezintă forme mai severe ale bolii. Pentru un număr foarte mic dintre acestea, boala prezintă risc vital.[26][27] Simptomele apar la 3 - 14 zile de la expunerea la virusul denga. Cel mai frecvent însă, simptomele apar după 4 - 7 zile.[28] Astfel, dacă o persoană prezintă febră sau alte simptome după o perioadă mai mare de 14 zile de la revenirea dintr-o zonă în care cazurile de febră denga sunt frecvente, cel mai probabil că persoana respectivă nu este bolnavă de febra denga.[23]
Copiii bolnavi de febră denga dezvoltă, în cele mai multe dintre cazuri, simptome asemănătoare răcelii saugastroenterocolitei (cunoscută și sub numele de răceală la stomac; de exemplu, vărsături și diaree).[29] Cu toate acestea, copiii sunt mai predispuși să dezvolte complicații ale bolii.[23]
Evoluție clinică
[modificare | modificare sursă]Simptomele clasice ale febrei denga includ febră cu debut brusc, durerile de cap (în special retro-orbital), erupțiile cutanate și durerile musculare și articulare. Denumirea colocvială a bolii, „febra oaselor rupte” indică intensitatea durerilor osoase.[22][26] Febra denga evoluează în trei faze: febrilă, critică și de remisie.[30]
În faza febrilă, pacientul prezintă febră ridicată. (A prezenta o „stare febrilă” înseamnă a avea febră.) De cele mai multe ori, febra depășește 40 grade Celsius (104 grade Fahrenheit). Pacientul poate acuza dureri generalizate și cefalee. De regulă, faza febrilă durează între 2 și 7 zile.[22][30] În această fază, aproximativ 50- 80% dintre persoanele care au contractat boala prezintă erupții cutanate.[22][31] În primele două zile, erupția cutanată se poate manifesta prin înroșirea pielii. Ulterior (după 4 - 7 zile), erupția poate fi asemănătoare cu cea din rujeolă.[31][32] Pe piele pot apărea mici pete roșii (peteșii) care nu dispar la apăsare. Apariția acestor pete roșii se datorează spargerii vaselor capilare.[30] În plus, sunt posibile sângerări ușoare la nivelul mucoasei bucale și nazale.[22][23] Febra tinde să scadă (se apropie de valoarea normală), dar apoi revine pentru încă o zi sau două. Totuși, boala se manifestă diferit de la o persoană la alta.[8][32]
Există persoane la care boala atinge faza critică după ce febra mare a scăzut. De regulă, faza critică durează o zi sau două.[30] În această fază, este posibilă acumularea de fluid la nivelul pieptului și al abdomenului. Acest lucru se datorează faptului că vasele mici de sânge devin permeabile. Fluidul se acumulează și nu mai poate circula prin corp. Aceasta înseamnă că organele vitale (cele mai importante) nu mai sunt irigate cu sânge așa cum se întâmplă în mod obișnuit.[30] Din această cauză, organele nu mai pot funcționa normal. În același timp, sunt posibile sângerări severe la nivelul tractului gastrointestinal.)[23][30]
Cazurile de șoc circulator, sindrom de șoc denga și febră hemoragică denga sunt întâlnite la mai puțin de 5% dintre persoanele care au contractat boala.[23] Aceste complicații apar în special la persoanele care anterior au contractat un alt serotip al virusului denga („infectare secundară”).[23][33]
În faza de remisie, lichidele pierdute datorită vaselor de sânge permeabile sunt înlocuite.[30] De regulă, faza de remisie durează 2-3 zile.[23] Starea pacientului se îmbunătățește simțitor în această perioadă. Cu toate acestea, pacienții pot avea senzație puternică de mâncărime și bradicardie (frecvență cardiacă scăzută)[23][30]. În această fază sunt posibile supraacumulările de fluid (cantitatea de fluid recuperată este prea mare). În cazul în care este afectat creierul, pot apărea convulsii sau stări de conștiință modificată (tulburări de gândire, percepție și comportament).[23]
Probleme asociate
[modificare | modificare sursă]Există situații în care febra denga poate afecta și alte sisteme ale organismului.[30] Simptomele apărute în astfel de cazuri pot fi însoțite și de simptomele clasice ale febrei denga.[29] Modificări ale stării de conștiență apar la 0,5–6% dintre cazurile severe ale bolii. Acest lucru se întâmplă atunci când virusul denga provoacă infecții la nivelul creierului, dar și atunci când organele vitale, de exemplu, ficatul, nu funcționează corect.[8][29]
Au fost raportate și alte tipuri de afecțiuni neurologice (afecțiuni ale creierului și nervilor) la persoanele care au contractat febra denga. Printre acestea se numără mielita transversă și sindromul Guillain-Barré.[29] Extrem de rar, febra denga poate provoca infecții ale inimii și insuficiență renală.[23][30]
Diagnostic
[modificare | modificare sursă]De obicei, profesioniștii din domeniul sănătății diagnostichează boala denga după ce examinează persoana infectată și realizează că simptomele acesteia coincid cu cele ale febrei denga. Probabilitatea ca boala denga să fie diagnosticată prin această metodă este mult mai mare în regiunile în care boala este cunoscută a fi frecventă.[26] Cu toate acestea, în fazele inițiale ale bolii nu există diferențe între boala denga și alte infecții virale (infecții cauzate de virusuri).[23] O persoană prezintă probabil boala denga, dacă are febră și două dintre următoarele simptome: greață și vărsături, erupții cutanate, dureri generalizate, un număr redus de leucocite, un rezultat pozitiv la testul garoului. În regiunile în care boala este frecventă, orice semne de avertizare, plus febra, semnalează, de obicei, faptul că persoana suferă de boala denga[34].
Semnele și simptomele de avertizare se manifestă, de obicei, înainte de agravarea bolii.[30] Testul garoului este util, dacă nu poate fi efectuat niciun test de laborator. Pentru a face testul garoului, un profesionist din domeniul sănătății înfășoară garoul unui tensiometru în jurul brațului, pentru o durată de 5 minute, după care observă punctele roșii apărute pe piele. Dacă numărul punctelor roșii este mare, probabilitatea ca persoana examinată să sufere de febra denga este mare.[30]
Nu există diferențe semnificative între febra denga și febra chikungunya. Chikungunya este o infecție virală similară febrei denga, prezintă multe dintre simptomele acesteia și se întâlnește în aceleași regiuni.[22] La rândul ei, febra denga poate avea simptome similare cu cele ale altor boli, cum ar fi malaria, leptospiroza, febra tifoidă și meningococul. De multe ori, înainte de a stabili diagnosticul de denga, profesionistul din domeniul sănătății face diferite analize, pentru a exclude probabilitatea că pacientul suferă de una din condițiile de mai sus.[23]
Dacă o persoană suferă de boala denga, prima schimbare observabilă în testele de laborator este numărul mic de leucocite. Numărul mic de trombocite și acidoza metabolică sunt, de asemenea, semne ale febrei denga.[23] Dacă persoana suferă de forma severă a febrei denga, analiza sângelui poate evidenția și alte modificări. Forma severă a febrei denga cauzează scurgerea lichidului din circulația sanguină. Acest lucru duce la hemoconcentrație (situație în care volumul plasmei (partea lichidă a sângelui) scade și volumul globulelor roșii sanguine crește) și la scăderea concentrației albuminei din sânge.[23]
În unele cazuri, forma severă a febrei denga cauzează efuziuni pleurale (când lichidul scurs se acumulează în jurul plămânilor) sau ascite (acumulări de lichid în abdomen). Dacă acumulările sunt destul de mari, acestea pot fi observate de către profesionistul din domeniul sănătății în timpul examinării persoanei infectate.[23] Profesionistul din domeniul sănătății poate diagnostica sindromul de șoc denga în faza sa incipientă, dacă utilizează ecografia, pentru a evidenția acumulări de lichide în corp.[23][26] Însă în multe regiuni unde febra denga este răspândită, majoritatea clinicilor și specialiștilor în îngrijire medicală nu au la dispoziție aparate de diagnosticare cu ultrasunete.[26]
Clasificare
[modificare | modificare sursă]În anul 2009, Organizația Mondială a Sănătății (OMS) a clasificat (sau a împărțit pe categori) boala denga în două tipuri: forma fără complicații și forma severă.[26][34] Anterior, în anul 1997, OMS a clasificat boala în febră nediferențiată, febră denga și febră denga hemoragică. OMS a decis că modul vechi de clasificare a febrei denga trebuie simplificat. De asemenea, s-a ajuns la concluzia că modul vechi de clasificare era prea restrictiv, deoarece nu includea toate formele în care se poate prezenta denga. Deși clasificarea febrei denga a fost schimbată oficial, vechea clasificare se mai folosește în mod frecvent.[23][34][35]
În sistemul vechi de clasificare propus de OMS, febra denga hemoragică era împărțită în patru stadii, numite gradele I–IV:
- La gradul I, persoana infectată are febră. De asemenea, se învinețește rapid și are un rezultat pozitiv la testul garoului.
- La gradul II, persoana infectată prezintă sângerări la nivelul pielii și în alte părți ale organismului.
- La gradul III, prezintă semne de șoc circulator
- La gradul IV, persoana infectată suferă de șoc circulator atât de sever, încât tensiunea sa arterială și bătăile inimii nu pot fi simțite.[35] Gradele III și IV se numesc "sindromul de șoc denga."[34][35]
Teste de laborator
[modificare | modificare sursă]Febra denga poate fi diagnosticată prin teste de laborator microbiologice.[34] Se pot efectua câteva teste diferite. Unul dintre teste (izolarea virusului) izolează (sau separă) virusul denga în culturi (sau probe) de celule. Un alt test (detectarea acidului nucleic) detectează prezența acidului nucleic al virusului, folosind metoda numită reacția de polimerizare în lanț (PCR). Cel de-al treilea test (detectarea antigenilor) evidențiază antigenii specifici virusului denga. Un alt test determină prezența anticorpilor în sânge, pe care organismul îi produce pentru a lupta împotriva virusului denga.[24][36] Testul de izolare a virusului și cel de detectare a acidului nucleic sunt mai eficiente decât testul de detectare a antigenilor. Însă aceste teste sunt mai costisitoare și, prin urmare, nu sunt disponibile în multe din regiunile de răspândire a bolii.[36] În fazele incipiente ale bolii denga, toate aceste teste pot da rezultate negative (ceea ce înseamnă că testele nu indică faptul că persoana infectată suferă de denga).[23][24]
Cu excepția testelor de detectare a anticorpilor, aceste teste de laborator ajută la diagnosticarea febrei denga doar la începutul fazei acute a bolii. Însă testele de detectare a anticorpilor pot confirma faptul că o persoană suferă de denga către sfârșitul fazei de infectare. Organismul produce anticorpii specifici virusului denga după 5-7 zile.[22][24][37]
Profilaxie
[modificare | modificare sursă]Nu există vaccinuri aprobate care să prevină infectarea cu virusul denga.[26] Drept măsură de profilaxie, OMS propune combaterea țânțarilor și protejarea oamenilor de înțepăturile țânțarilor.[15][38] Organizația Mondială a Sănătății recomandă un program de control integral al vectorului, program care constă din cinci elemente: (1) Activism, mobilizare socială și legislație menită să asigure că instituțiile și comunitățile de sănătate publică sunt întărite, (2) colaborare între sectorul de sănătate și alte sectoare (publice sau private), (3) o abordare integrată a controlului bolii pentru a optimiza folosirea resurselor, (4) decizii bazate pe dovezi pentru a asigura că intervențiile sunt dirijate în mod adecvat și (5) asigurarea capacităților de răspuns adecvat la situația locală.[15]
Metoda primară de control al A. aegypti este cea de a elimina habitatele sale.[15] Aceasta este asigurat prin a goli containerele de apă sau prin a adăuga insecticide sau agenți biologici de control în zonele respective,[15] deși a împrăștia insecticide bazate pe fosfat organic piretroid nu este considerat a fi efectiv.[27] Reducerea numărul colectărilor de apă prin modificarea mediului este metoda preferată de control, dat fiind impactul negativ al insecticidelor asupra sănătății și marile dificultăți logistice legate de agenții de control.[15] Oamenii pot preveni mușcăturile țânțarilor prin a purta îmbrăcăminte care acoperă complet pielea, folosirea de plase contra țânțarilor în timpul odihnei și/sau aplicarea de respingătoare de insecte (DEET fiind cel mai efectiv).[16]
Tratament
[modificare | modificare sursă]Nu există un tratament specific pentru febra denga.[26] Tratamentul diferă, de la caz la caz, în funcție de simptome. Unele persoane se vindecă prin consum de lichide, fără spitalizare, sub urmărirea îndeaproape a medicului pentru confirmarea atenuării evoluției simptomelor și a bolii. Alte persoane au nevoie de administrare intravenoasă de lichide și transfuzii de sânge.[39] În anumite cazuri, medicul poate decide spitalizarea bolnavului ce prezintă simptome și semne îngrijorătoare, mai ales dacă persoana respectivă suferă de o altă afecțiune cronică.[23]
În cazul persoanelor infectate ce necesită administrare intravenoasă de lichide, lichidele se administrează timp de una sau două zile.[39] Medicul va mări cantitatea de lichide administrată pentru a asigura eliminarea de către bolnav a cantității recomandate de urină (0.5–1 mL/kg/h). Cantitatea de lichide se va mări până când masa eritrocitară (cantitatea de fier din sânge) și semnele virale ale bolnavului revin la normal.[23] Din cauza existenței riscului de sângerare, medicii tind să evite proceduri invazive precum intubarea nasogastrică (înserarea în stomac a unui tub prin cavitățile nazale), injecții intramusculare (administrarea prin injectare a medicamentelor în mușchi), și puncția arterială (crearea unei cai de acces intr-o artera prin intermediul unui ac de punctie).[23] Pentru febră și dureri se poate administra Acetaminophen (Tylenol). Nu se administrează medicamente anti-inflamatorii din categoria AINS (precum ibuprofenul sau aspirina) din cauză că acestea pot cauza sângerare.[39] Transfuziile de sânge trebuie demarate cât mai curând dacă se observă modificarea semnelor vitale ale bolnavului sau dacă acestea nu se încadrează în limitele normale și dacă nivelul globulelor roșii în sânge scade.[40] În cazul transfuziilor, bolnavul trebuie să primească sânge integral (sânge ce nu a fost separat) sau concentrat de hematii. Trombocitele (separate de sângele integral) și plasma proaspăt congelată nu sunt recomandate de obicei.[40]
În faza de convalescență, bolnavului infectat cu denga nu i se vor mai administra lichide pe cale intravenoasă, pentru a se evita supraîncărcarea cu lichide.[23] În caz de supraîncărcare cu lichide, dacă semnele vitale ale bolnavului sunt stabile (neschimbate), este suficientă oprirea administrării de lichide.[40] Dacă bolnavul a depășit starea critică a bolii, i se pot administra diuretice de ansă ca furosemid (Lasix). Acestea pot ajuta la eliminarea excesului de lichide din sistemul vascular al bolnavului.[40]
Epidemiologie
[modificare | modificare sursă]Majoritatea bolnavilor de denga se vindecă și nu au alte urmări.[34] Fără tratament, între 1 și 5% dintre persoanele infectate mor din cauza denga.[23] Cu un tratament bine administrat, rata mortalității este de sub 1%.[34] Cu toate acestea, decesul apare la 26% dintre persoanele cu boală denga severă (26 din 100 de persoane).[23]
Febra denga este răspândită în peste 110 țări.[23] În fiecare an, între 50 și 100 milioane de oameni sunt infectați în toată lumea. O jumătate de milion de bolnavi ajung să fie spitalizați[26] și aproximativ 12.500 - 25.000 mor în fiecare an.[29][41]
Febra denga este cea mai comună boală virală răspândită de artropode.[33] Se estimează că povara bolii denga exprimată în ani de viață ajustați la incapacitate este de circa 1600 de ani la un milion de oameni. Acest lucru înseamnă că la fiecare milion de oameni, boala denga este cauza pierderii a circa 1600 de ani de viață. Aceasta este aproape egală cu povara bolii cauzate de alte boli ale copilăriei și boli tropicale ca tuberculoza.[24] Denga este considerată a doua cea mai importantă boală tropicală după malarie.[23] Organizația Mondială a Sănătății numără denga în rândul celor 16 boli tropicale neglijate (cu alte cuvinte, denga nu este tratată la fel de serios pe cât ar trebui).[42]
Denga este din ce în ce mai răspândită în lume. În anul 2010, boala denga a fost de 30 de ori mai des întâlnită comparativ cu anul 1960.[43] Se consideră că răspândirea febrei denga se datorează mai multor cauze. Populația urbană crește din ce în ce mai mult. Crește numărul populației pe glob (numărul de oameni în lume). Tot mai mulți oameni călătoresc peste hotare (în alte țări). Se consideră că și încălzirea globală joacă un rol important în răspândirea febrei denga.[26]
Denga este mai răspândită în zona ecuatorială. În zonele cu frecvență mare a bolii denga locuiesc 2,5 miliarde de oameni. 70% dintre aceștia locuiesc în Asia și în bazinul Pacific.[43] În Statele Unite, între 2,9% și 8% din persoanele ce se întorc dintr-o călătorie din zonele cu frecvență mare a febrei denga și poartă infecția, sunt infectați în timpul călătoriei.[16] La acest grup de oameni, denga este a doua cea mai comună infecție după malarie.[22]
Cercetări
[modificare | modificare sursă]Oamenii de știință continuă cercetările în vederea găsirii modalităților de prevenire și tratare a febrei denga. Se lucrează, de asemenea, la controlul răspândirii țânțarilor,[44] crearea unui vaccin, și crearea unor medicamente pentru lupta împotriva virusului.[45]
S-au întreprins multe lucruri simple pentru controlul răspândirii țânțarilor. Unele dintre acestea au funcționat, de exemplu gupiile (Poecilia reticulata) sau copepodele în apă stătătoare mănâncă larvele țânțarilor (ouăle).[44]
Cercetătorii continuă eforturile de creare a unui vaccin pentru protejarea oamenilor de toate cele patru tipuri de denga.[38] Unii cercetători și-au exprimat îngrijorări legate de faptul că vaccinul ar putea spori riscul de îmbolnăvire acută prin stimularea infecției sub acțiunea anticorpilor (ADE).[46] Cel mai bun vaccin va fi cel ce are câteva calități diferite. În primul rând, acesta va fi sigur. În al doilea rând, acesta va funcționa după una sau două injecții (doze administrate). În al treilea rând, acesta va proteja împotriva tuturor tipurilor de virus denga. În al patrulea rând, acesta nu va cauza ADE. În al cincilea rând, va fi ușor de transportat (deplasat) și păstrat (pentru cazuri de nevoie). În al șaselea rând, va fi ieftin și accesibil din punct de vedere al prețului raportat la calitate (își va merita banii).[46] Până în 2009 s-au testat câteva vaccinuri.[12][24][46] Cercetătorii sperau ca primul vaccin (sau primele vaccinuri) să fie disponibile și comercializate (putând fi cumpărate) până în 2015.[38]
Cercetătorii lucrează, de asemenea, la realizarea unor medicamente antivirale pentru tratarea atacurilor de febră denga și pentru a preveni apariția unor complicații serioase.[47][48] Ei încearcă totodată să identifice structura proteinelor virusului. Acest lucru i-ar putea ajuta la crearea unor medicamente eficiente pentru boala denga.[48]
Note
[modificare | modificare sursă]- ^ a b c d e f g PubMed
- ^ a b https://www.cdc.gov.tw/Category/Page/e6K1xXr0VJQ7FuxsMtMVhw, accesat în Lipsește sau este vid:
|title=(ajutor) - ^ a b Disease Ontology, accesat în
- ^ a b Disease Ontology, accesat în
- ^ a b c Anonymous (). „Etymologia: dengue” (PDF). Emerg. Infec. Dis. 12 (6): 893. doi:10.3201/eid1206.ET1206.
- ^ a b c d Gubler DJ (). „Dengue and Dengue Hemorrhagic Fever”. Clin. Microbiol. Rev. 11 (3): 480–96. PMC 88892
. PMID 9665979. Arhivat din original la . Accesat în .
- ^ a b Henchal EA, Putnak JR (). „The dengue viruses”. Clin. Microbiol. Rev. 3 (4): 376–96. doi:10.1128/CMR.3.4.376. PMC 358169
. PMID 2224837. Arhivat din original la . Accesat în .
- ^ a b c d e Gould EA, Solomon T (). „Pathogenic flaviviruses”. The Lancet. 371 (9611): 500–9. doi:10.1016/S0140-6736(08)60238-X. PMID 18262042.
- ^ Harper D (). „Etymology: dengue”. Online Etymology Dictionary. Accesat în .
- ^ Anonymous (). „Definition of Dandy fever”. MedicineNet.com. Arhivat din original la . Accesat în .
- ^ a b c d Halstead SB (). Dengue (Tropical Medicine: Science and Practice). River Edge, N.J: Imperial College Press. pp. 1–10. ISBN 1-84816-228-6.
- ^ a b Barrett AD, Stanberry LR (). Vaccines for biodefense and emerging and neglected diseases. San Diego: Academic. pp. 287–323. ISBN 0-12-369408-6.
- ^ Rush AB (). „An account of the bilious remitting fever, as it appeared in Philadelphia in the summer and autumn of the year 1780”. Medical enquiries and observations. Philadelphia: Prichard and Hall. pp. 104–117.
- ^ a b c WHO (2009), pp. 14–16.
- ^ a b c d e f WHO (2009), pp. 59–60.
- ^ a b c Center for Disease Control and Prevention. „Chapter 5 – Dengue Fever (DF) and Dengue Hemorrhagic Fever (DHF)”. 2010 Yellow Book. Accesat în .
- ^ Gubler (2010), pp. 377–78.
- ^ Wilder-Smith A, Chen LH, Massad E, Wilson ME (). „Threat of Dengue to Blood Safety in Dengue-Endemic Countries”. Emerg. Infect. Dis. 15 (1): 8–11. doi:10.3201/eid1501.071097. PMC 2660677
. PMID 19116042.
- ^ Stramer SL, Hollinger FB, Katz LM; et al. (). „Emerging infectious disease agents and their potential threat to transfusion safety”. Transfusion. 49 Suppl 2: 1S–29S. doi:10.1111/j.1537-2995.2009.02279.x. PMID 19686562.
- ^ Teo D, Ng LC, Lam S (). „Is dengue a threat to the blood supply?”. Transfus Med. 19 (2): 66–77. doi:10.1111/j.1365-3148.2009.00916.x. PMC 2713854
. PMID 19392949.
- ^ Wiwanitkit V (). „Unusual mode of transmission of dengue”. Journal of Infection in Developing Countries. 4 (1): 51–4. PMID 20130380.
- ^ a b c d e f g h Chen LH, Wilson ME (). „Dengue and chikungunya infections in travelers”. Curr. Opin. Infect. Dis. 23 (5): 438–44. doi:10.1097/QCO.0b013e32833c1d16. PMID 20581669.
- ^ a b c d e f g h i j k l m n o p q r s t u v w x y z aa Ranjit S, Kissoon N (). „Dengue hemorrhagic fever and shock syndromes”. Pediatr. Crit. Care Med. 12 (1): 90–100. doi:10.1097/PCC.0b013e3181e911a7. PMID 20639791.
- ^ a b c d e f g Guzman MG, Halstead SB, Artsob H; et al. (). „Dengue: a continuing global threat”. Nat. Rev. Microbiol. 8 (12 Suppl): S7–S16. doi:10.1038/nrmicro2460. PMID 21079655.
- ^ Martina BE, Koraka P, Osterhaus AD (). „Dengue Virus Pathogenesis: an Integrated View”. Clin. Microbiol. Rev. 22 (4): 564–81. doi:10.1128/CMR.00035-09. PMC 2772360
. PMID 19822889. Arhivat din original la . Accesat în .
- ^ a b c d e f g h i j k Whitehorn J, Farrar J (). „Dengue”. Br. Med. Bull. 95: 161–73. doi:10.1093/bmb/ldq019. PMID 20616106.
- ^ a b c Reiter P (). „Yellow fever and dengue: a threat to Europe?”. Euro Surveil. 15 (10): 19509. PMID 20403310.
- ^ Gubler (2010), p. 379.
- ^ a b c d e Varatharaj A (). „Encephalitis in the clinical spectrum of dengue infection”. Neurol. India. 58 (4): 585–91. doi:10.4103/0028-3886.68655. PMID 20739797.
- ^ a b c d e f g h i j k l WHO (2009), pp. 25–27.
- ^ a b Wolff K, Johnson RA (eds.) (). „Viral Infections of Skin and Mucosa”. Fitzpatrick's Color Atlas and Synopsis of Clinical Dermatology (ed. 6th). New York: McGraw-Hill Medical. pp. 810–2. ISBN 9780071599757.
- ^ a b Knoop KJ, Stack LB, Storrow A, Thurman RJ (eds.) (). „Tropical Medicine”. Atlas of Emergency Medicine (ed. 3rd). New York: McGraw-Hill Professional. pp. 658–9. ISBN 0071496181.
- ^ a b Rodenhuis-Zybert IA, Wilschut J, Smit JM (). „Dengue virus life cycle: viral and host factors modulating infectivity”. Cell. Mol. Life Sci. 67 (16): 2773–86. doi:10.1007/s00018-010-0357-z. PMID 20372965.
- ^ a b c d e f g WHO (2009), pp. 10–11.
- ^ a b c WHO (). „Chapter 2: clinical diagnosis”. Dengue haemorrhagic fever: diagnosis, treatment, prevention and control (PDF) (ed. 2nd). Geneva: World Health Organization. pp. 12–23. ISBN 9241545003.
- ^ a b WHO (2009), pp. 90–95.
- ^ Gubler (2010), p. 380.
- ^ a b c WHO (2009), p. 137.
- ^ a b c WHO (2009), pp. 32–37.
- ^ a b c d WHO (2009), pp. 40–43.
- ^ WHO media centre (martie 2009). „Dengue and dengue haemorrhagic fever”. World Health Organization. Accesat în .
- ^ Neglected Tropical Diseases. „Diseases covered by NTD Department”. World Health Organization. Accesat în .
- ^ a b WHO (2009), p. 3.
- ^ a b WHO (2009), p. 71.
- ^ WHO (2009) p. 137–146.
- ^ a b c Webster DP, Farrar J, Rowland-Jones S (). „Progress towards a dengue vaccine”. Lancet Infect Dis. 9 (11): 678–87. doi:10.1016/S1473-3099(09)70254-3. PMID 19850226.
- ^ Sampath A, Padmanabhan R (). „Molecular targets for flavivirus drug discovery”. Antiviral Res. 81 (1): 6–15. doi:10.1016/j.antiviral.2008.08.004. PMC 2647018
. PMID 18796313.
- ^ a b Noble CG, Chen YL, Dong H; et al. (). „Strategies for development of Dengue virus inhibitors”. Antiviral Res. 85 (3): 450–62. doi:10.1016/j.antiviral.2009.12.011. PMID 20060421.
Legături externe
[modificare | modificare sursă]- Gubler DJ (). „Dengue viruses”. În Mahy BWJ, Van Regenmortel MHV. Desk Encyclopedia of Human and Medical Virology. Boston: Academic Press. pp. 372–82. ISBN 0-12-375147-0.
- WHO (). Dengue Guidelines for Diagnosis, Treatment, Prevention and Control (PDF). Geneva: World Health Organization. ISBN 9241547871. Arhivat din original (PDF) la . Accesat în .