Schielen
Mit Schielen oder Strabismus (strabos, στραβός, griech.: „Schieler“) wird eine Augenmuskelgleichgewichtsstörung bezeichnet, die sich in einer Stellungsanomalie beider Augen zueinander ausdrückt. Hierbei weicht die Richtung ihrer Blicklinien bei der Fixation eines Objektes zeitweise oder dauerhaft voneinander ab. Ausmaß und Form dieser Fehlstellung können sehr unterschiedlich sein, sind mit verschiedenen Methoden relativ genau messbar und ergeben als Resultat einen oder mehrere sogenannter Schielwinkel. Es gibt Formen von Schielen, die in der Regel nicht krankhaft, sondern lediglich Ausdruck einer Normvariante sind. Sie stellen die physiologische Abweichung von einer Idealform dar. Viele Schielformen sind jedoch eine ernsthafte Erkrankung mit schweren funktionellen Sehbehinderungen und gehen als solche weit über ein rein kosmetisches Problem hinaus. Diagnostik und Behandlung sind in den augenheilkundlichen Spezialgebieten der Strabologie und Neuroophthalmologie angesiedelt. In Deutschland sind etwa fünf Prozent der Bevölkerung (vier Millionen Menschen) betroffen. Die Anlage zum Schielen ist vererbbar.
Diagnostik und Untersuchung
Es lassen sich zwei prinzipielle Verfahrensweisen unterscheiden, die Stellung der Augen zueinander und ihre Motilität zu beurteilen und zu messen: apparative und freie-Raum-Untersuchungen. Während Schielwinkelmessungen mittels apparativer Anordnungen in einem eher künstlichen Umfeld stattfinden, stellen Untersuchungen im freien Raum eine natürlichere Umgebung dar. Dies kann durchaus Einfluss auf die ermittelten Werte haben. Unabhängig von der Methode erfolgt die Messung und Quantifizierung einer Schielabweichung in der Einheit Grad, seltener in Prismendioptrien.
Es ist immer eine Beurteilung der Augenstellung in Ferne und Nähe notwendig, da es eine Reihe von Schielerkrankungen gibt, die sehr unterschiedliche Abweichungen in Abhängigkeit von der Fixationsdistanz aufweisen. Voraussetzung für eine zuverlässige quantitative Beurteilung ist die Fähigkeit des Patienten, ein Objekt oder Licht fixieren zu können. Je aufmerksamer und konzentrierter er an der Untersuchung teilnimmt, desto zuverlässiger sind die Ergebnisse einer Schielwinkelmessung, die sich sowohl auf objektive Beurteilungskriterien (Einstellbewegungen), als auch auf subjektive Angaben des Patienten (provozierte Diplopie und Konfusion) stützen. Gleichwohl ist es bereits im Säuglingsalter fast immer möglich, eine qualitative Aussage über Form und Richtung eines Schielens zu machen, was für die Einleitung geeigneter Therapiemaßnahmen häufig schon ausreicht. Hierzu kann die Beurteilung der Hornhautreflexe (nach Hirschberg) einer kleinen Taschenlampe und die Inspektion der Folgebewegungen einen ersten Aufschluss geben. Auch der so genannte Brückner-Test (Synonym: Durchleuchtungstest nach Brückner) ist gut geeignet, anhand der Augenhintergrundreflexe ein Schielen zu identifizieren. Zur Indikationsstellung oder gar Dosierungsgrundlage für eine Schieloperation genügt dies jedoch zweifelsohne nicht.
Zu den gängigsten Untersuchungsverfahren, ein Schielen zu identifizieren, gehört der Abdecktest (Synonym: Covertest). Er wird im freien Raum angewendet und häufig mit verschiedenen Hilfsmitteln, zum Beispiel einer Prismenleiste, durchgeführt, um Schielabweichungen in Ferne und Nähe exakt messen zu können. Unterschiedlich dissoziierende Farbfilter und ein so genanntes Maddox-Kreuz (ein mit zwei Skalen und einem zentralen Fixierlicht ausgestattetes Kreuz für eine Untersuchungsentfernung von fünf Metern) gehören ebenfalls zur Untersuchungsanordnung. Art und Ausmaß eines Schielens können aber nicht nur in unterschiedlichen Fixationsentfernungen differieren, sondern auch in verschiedenen Blickrichtungen. Dies kommt insbesondere zum Tragen, wenn Augenmuskeln betroffen sind, die in Abhängigkeit von der Blickrichtung mehrere Funktionen erfüllen müssen, zum Beispiel Hebung, Senkung oder Drehung eines Auges. Darüber hinaus hängt bei manchen Schielerkrankungen, insbesondere beim Lähmungsschielen, das Ausmaß eines Schielwinkels davon ab, welches Auge gerade fixiert.
Detaillierte Bewegungs- und Stellungsanalysen der Augen benötigen deshalb entsprechende Untersuchungsumgebungen, die bis zu 180 Messungen in den verschiedenen Blickrichtungen erlauben und dabei horizontale, vertikale und rotatorische Abweichungen dokumentieren können. Solche extrem aufwändigen Motilitätsschemata werden im freien Raum mit einer so genannten Harmswand (auch: Tangententafel nach Harms) durchgeführt oder apparativ mit einem so genannten Synoptometer (nach Cüppers).[1] Beide Verfahren unterstützen eine grafische Dokumentation der erhobenen Befunde mittels eines speziellen Koordinatensystems.
Untersuchungsverfahren, die insbesondere auch die subjektiven Angaben des Probanden verwerten, sind die Koordimetrie mit dem Hess-Schirm, Messungen mit dem Lee-Screen, sowie Haploskope, wie das Phasendifferenzhaploskop (nach Aulhorn) oder das Synoptophor. Zur Messung von Zyklodeviationen, also rotatorischen Abweichungen, eignet sich besonders das Deviometer nach Cüppers, das mit einem drehbaren so genannten Dove-Prisma ausgestattet ist.
Latentes Schielen
| Klassifikation nach ICD-10 | |
|---|---|
| H50.5 | Heterophorie - Latentes Schielen |
| ICD-10 online (WHO-Version 2019) | |
- → Hauptartikel: Heterophorie
Als latentes (verstecktes) Schielen wird eine Augenmuskelgleichgewichtsstörung bezeichnet, die durch einen Mechanismus des beidäugigen (binokularen) Sehens, der sogenannten Fusion, kompensiert und ausgeglichen werden kann. Dies geschieht im Allgemeinen beschwerdefrei und häufig, ohne dass die betroffene Person überhaupt etwas davon merkt. Deshalb wird hierbei von einer Normvariante oder der Abweichung von einer Idealform (Orthophorie) gesprochen. Die Ursachen solch eines latenten Schielens sind oft angeboren und können neben den rein motorischen ebenso unkorrigierte Fehlsichtigkeiten (insbesondere Übersichtigkeit) oder anatomische Gegebenheiten sein.
Durch Übermüdung, Krankheit, Stress, Vergiftung oder andere Faktoren kann es beim Bemühen, diese Koordinationsstörung auszugleichen, zu Beschwerden in Form von Doppelbildern, Kopf- oder Augenschmerzen und Konzentrationsstörungen kommen, was dem latenten Schielen erst einen gewissen Krankheitswert verleiht. Die so ausgelösten Beschwerden werden als asthenopische Beschwerden oder Asthenopie bezeichnet. Das Ausmaß eines latenten Schielens muss nicht zwangsläufig ausschlaggebend für die Stärke der Beschwerden sein. Ein typischer Auslöser für das Auftreten solcher Probleme ist zum Beispiel die Zunahme von visuellen Belastungen an einem Bildschirmarbeitsplatz.
Wenn ein latentes Schielen von der betroffenen Person nicht mehr selbst kontrolliert und ausgeglichen werden kann, wird dies als eine dekompensierte Heterophorie bezeichnet, die nun jedoch einen manifesten Schielwinkel aufweist. Dies mag für den Laien zwar verwirrend klingen, aber sie gehört gleichwohl zum Krankheitsbild des latenten Strabismus.
Formen
Es gibt wie bei manifesten Schielerkrankungen verschiedene Formen, die sich durch die Richtung ihrer Abweichung definieren. Ein latentes Schielen, bei dem eine Abweichung nach innen zur Nase hin besteht, wird Esophorie, eines nach außen zur Schläfe hin Exophorie genannt. Latente Abweichungen nach oben heißen Hyperphorie, nach unten Hypophorie. Ein latentes Verrollungsschielen wird als Zyklophorie bezeichnet, je nach Richtung der Abweichung Inzyklo- oder Exzyklophorie.
Therapie
Eine Therapie ist nicht erforderlich, wenn keine oder eventuell nur geringfügige Beschwerden vorliegen. Dies ist bei den meisten Personen der Fall. Es gibt jedoch Szenarien, in denen die subjektive Beschwerdesituation oder eine objektive Befunderhebung therapeutische Maßnahmen notwendig machen können. Diese orientieren sich an vielen unterschiedlichen Faktoren und Untersuchungsergebnissen. Das Resultat kann die simple Verordnung einer geeigneten Brille zur Korrektur einer bestehenden Fehlsichtigkeit sein. Oder es ist die Anpassung von Spezialgläsern mit einer so genannten prismatischen Wirkung notwendig, die der Korrektur des latenten Schielens selbst dienen. orthoptische Übungsbehandlungen oder ein operativer Eingriff können ebenso als Teil einer Behandlung in Frage kommen. Nicht selten besteht eine notwendige Therapie auch aus einer Kombination der vorgenannten Maßnahmen.
Manifestes Schielen
Synonym: Heterotropie
Mit Heterotropie wird die dauerhafte und ständige Abweichung eines Auges von einer gemeinsamen Blickrichtung bezeichnet, unabhängig von Form und zugrunde liegenden Ursachen.
Formen
In Abhängigkeit von der Richtung einer Schielabweichung existieren folgende Formen von manifestem Schielen:
- Einwärts- oder Innenschielen (Strabismus convergens oder Esotropie)
- Auswärts- oder Aussenschielen (Strabismus divergens oder Exotropie)
- Höhenschielen (Strabismus verticalis oder Hypertropie beziehungsweise Hypotropie)
- Verrollungsschielen (Strabismus rotatorius oder Exzyklotropie beziehungsweise Inzyklotropie)
Je nach Krankheitsbild können diese verschiedenen Schielformen in allen möglichen Kombinationen auftreten.
Begleitschielen
| Klassifikation nach ICD-10 | |
|---|---|
| H50.- | Sonstiger Strabismus |
| H50.0 | Strabismus concomitans convergens |
| H50.1 | Strabismus concomitans divergens |
| H50.2 | Strabismus verticalis |
| H50.3 | Intermittierender Strabismus concomitans |
| ICD-10 online (WHO-Version 2019) | |
Synonym: Strabismus concomitans
Als Begleitschielen wird ein grundsätzlich manifestes, kosmetisch sichtbares, Schielen eines Auges (oder abwechselnd beider Augen) bezeichnet, das in allen Blickrichtungen immer annähernd gleich groß ist, die Abweichungen in Ferne und Nähe jedoch stark variieren können. Die Beweglichkeit des schielenden Auges ist üblicherweise nicht eingeschränkt. Der Begriff concomitans bedeutet demnach nichts anderes, als dass bei Blickwendungen das schielende Auge dem führenden, nicht schielenden Auge, in alle Richtungen hin uneingeschränkt folgen kann.
Fast immer angeboren, manifestiert es sich zumeist im Kleinkindalter und hat ohne Behandlung eine lebenslange Schwachsichtigkeit des schielenden Auges, eine so genannte Amblyopie, zur Folge, die im schlechtesten Fall mit einer einseitigen Blindheit gleichgesetzt werden muss. In der Regel wird der Seheindruck des schielenden Auges vom Gehirn unterdrückt (Supression), um die Wahrnehmung störender Doppelbilder zu vermeiden. Da zur Entwicklung normaler Sehschärfe jedoch eine adäquate Stimulanz der Sinneszellen notwendig ist, führt dies zwangsläufig zu der beschriebenen funktionellen Sehschwäche. Ein weiteres lebenslanges Defizit kann im Fehlen von räumlichem Sehen bestehen, zumindest in dessen massiver Einschränkung.
Obwohl das Innenschielen die bei weitem häufigste Form des angeborenen Begleitschielens darstellt, sind Kombinationen verschiedener Schielformen nicht selten. Häufig tritt ein typischer Höherstand des zur Nase hingewanden (adduzierten) Auges auf (Strabismus sursoadductorius). Einen Tieferstand des adduzierten Auges nennt man dagegen Strabismus deorsoadductorius. Eine weitere Form eines Vertikalschielens stellt das so genannte dissoziierte Höhenschielen dar. Diese Schielformen gehören alle zum Krankheitsbild des kongenitalen Schielsyndroms, zu dem ebenfalls das Augenzittern (Nystagmus) gehört.
Schon bei geringem Verdacht oder familiärer Disposition sollten betroffene Kinder umgehend in einer Augenarztpraxis mit entsprechender Spezialabteilung (Sehschule) vorgestellt werden. Hierbei spielt das Alter des Kindes keine Rolle. Selbst Kleinkinder unter 1 Jahr können von Fachleuten bereits adäquat untersucht werden. Je früher geeignete Therapiemaßnahmen eingeleitet werden, desto höher ist die Chance eines Behandlungserfolges, und desto besser ist die Prognose, eine einseitige Schwachsichtigkeit zu verhindern und die Voraussetzungen für die Entwicklung von räumlichem Sehen zu schaffen.
Manifeste Schielerkrankungen sind niemals ein rein kosmetisches Problem, sondern haben massive funktionelle Defizite zur Folge, die Einfluss auf die spätere Berufswahl haben können und somit direkt auf die Lebensqualität der Betroffenen einwirken.
Einseitiges und wechselseitiges Schielen
Beim einseitigen (monolateralen) Schielen gibt es immer ein Führungsauge, während ausschließlich das geführte Auge eine Schielstellung einnimmt. Beim wechselseitigen (alternierenden) Schielen gibt es kein festes Führungsauge, was zur Folge hat, dass einmal das rechte und ein andermal das linke Auge schielt. Hier wird im Allgemeinen ebenfalls der Seheindruck des gerade schielenden Auges vom Gehirn unterdrückt. Erscheint das alternierende Schielen auf den ersten Blick als noch schlimmere Form, da ja nicht nur ein Auge, sondern gleich beide davon betroffen sind, hat dieser Umstand in der therapeutischen Realität einen entscheidenden Vorteil: die Sehschärfe beider Augen wird sich, wenn dem organisch oder anderweitig nichts entgegensteht, annähernd gleich gut entwickeln, da keines der Augen bevorzugt beziehungsweise von der prinzipiellen Benutzung ausgeschlossen wird. Eine Amblyopie kann somit weitgehend vermieden werden. Prognostisch gesehen ist ein alternierendes Schielen deshalb vom Aspekt der allgemein drohenden funktionellen Schwachsichtigkeit als positiv zu bewerten.
Intermittierendes Schielen
Intermittierendes Schielen tritt periodisch auf, äußert sich fast nur als Form eines Aussenschielens (Exotropie) und zeichnet sich durch sensorische Besonderheiten und Anpassungsvorgänge aus. Das Zusammenspiel bestimmter Netzhautzellen beider Augen (Netzhautkorrespondenz) ist hierbei in der Abweichphase anomal, in der Kompensationsphase jedoch normal. Weiter zeigt sich in der Abweichphase sogenanntes Panoramasehen, das Einordnen der Gesichtsfelder beider Augen in einen sensorischen egozentrischen Raum. Betroffene Personen lokalisieren mit dem Führungsauge und ordnen gleichzeitig den Seheindruck des abweichenden Auges topographisch richtig ein. Bei sehr großen Schielwinkeln werden die Lücken zwischen den Gesichtsfeldern psycho-optisch aufgefüllt und bilden additiv einen gemeinsamen Sehraum. Auf Grund der sensorischen Eigenarten ist diese Schielform von der dekompensierten Exophorie deutlich abgrenzbar.
Man unterscheidet folgende Arten von intermittierendem Aussenschielen:
- Neutraltyp mit annähernd gleich großem Schielwinkel in Ferne und Nähe
- Divergenzexzesstyp mit deutlich größerem Fern- als Nahschielwinkel
- Pseudodivergenzexzesstyp mit gleich großem Nah- und Fernwinkel, bei dem der Nahwinkel jedoch häufiger kompensiert wird
- Konvergenzinsuffizienztyp mit größerem Nah- als Fernschielwinkel.
Die am häufigsten vorkommenden Formen sind der Neutral- und Pseudodivergenzexzesstyp.
Therapie
Bei angeborenem Begleitschielen dienen die Therapiemaßnahmen in erster Linie dazu, die negativen Auswirkungen, die das Schielen auf die Sehfähigkeit des betroffenen Auges und die Qualität des beidäugigen Sehens hat, zu minimieren. Das Schielen selbst, als der kosmetisch auffallende und störende Aspekt, wird durch geeignete Maßnahmen allenfalls deutlich reduziert, dies jedoch durchaus zufriedenstellend. Für die Behandlung sind im Allgemeinen verschiedene Verfahren und Komponenten erforderlich: Brillenbestimmung und -verordnung, Okklusionsbehandlung und gegebenenfalls eine oder mehrere Schieloperationen. Keine dieser Behandlungskomponenten dient dabei als Ersatz für eine andere, sondern nur in der Kombination sind sie sinnvoll und wirksam, sofern von ärztlicher Seite keine alternativen Maßnahmen zur Verfügung stehen.
Eine funktionelle Verbesserung ist fast ausschließlich nur im Kindesalter und bei möglichst frühzeitigem Behandlungsbeginn möglich. Gleichwohl können noch im Erwachsenenalter mittels geeigneter chirurgischer Verfahren zumindest unter kosmetischen Aspekten ganz erhebliche Verbesserungen erzielt werden.
Brillenkorrektur
Eine Brillenkorrektur nimmt Einfluss auf die Sehschärfe und in manchen Fällen auf die Stellung der Augen. Üblicherweise wird zunächst durch eine augenärztliche Untersuchung (Refraktionsmessung), die mit speziellen Augentropfen zur vorübergehenden Pupillenerweiterung und Ausschaltung der Akkommodation vorbereitet wird, abgeklärt, ob der Patient eine Fehlsichtigkeit hat und eine Brillenkorrektur benötigt. Diese wird dann gegebenenfalls umgehend verordnet. Insbesondere bei einer höhergradigen Hyperopie (Über- oder im allgemeinen Sprachgebrauch Weitsichtigkeit) oder akkommodativ bedingtem Schielen ist dies notwendig, da dieser Brechungsfehler in unkorrigiertem Zustand immer einen mehr oder weniger ausgeprägten Einfluss auf die Größe eines Schielwinkels hat. Es ist zudem nicht ungewöhnlich, wenn insbesondere Kinder anfangs keinen großen Unterschied zwischen dem Tragen und Nichttragen einer Brille verspüren können. Dies ändert gleichwohl nichts an der Notwendigkeit der Korrektur. Bei einigen Patienten wird der Schielwinkel durch eine Brillenkorrektur so beeinflusst, dass er kaum oder gar nicht mehr sichtbar ist. Dieser Umstand ersetzt in keinem Fall eine Pflasterokklusion, kann jedoch in manchen Fällen eine Schieloperation überflüssig machen.
Das Tragen einer Brille ersetzt weder eine Okklusionsbehandlung, noch die Durchführung einer Schieloperation.
Okklusionsbehandlung

Eine Okklusionstherapie (Okklusion = Verschluss) ist bei dieser Indikation eine Maßnahme, die im Kindesalter Anwendung findet und Einfluss auf die Sehschärfe des schielenden Auges nimmt[2]. Liegt eine einseitige Schielerkrankung vor, wird in jedem Falle sofort eine entsprechende Behandlung begonnen. Sinn und Zweck dieser so simplen wie effektiven Maßnahme ist es, das schielende Auge zum Fixieren zu zwingen, indem man das gesunde Auge mit einem entsprechenden Hilfsmittel vom Sehen ausschließt. Gängige Verfahren sind die Hautokklusion mittels eines Pflasters, sowie die Brillenokklusion mit Folien von unterschiedlicher Lichtdurchlässigkeit. Art, Dauer und Rhythmus werden mit dem Augenarzt beziehungsweise den Orthoptisten abgesprochen. Wird ein alternierendes Schielen (siehe oben) diagnostiziert, kann man bei zuverlässiger und engmaschiger Kontrolle auf eine Okklusionsbehandlung verzichten, solange die Sehschärfe beider Augen gleich gut ist. In manchen Fällen kann es notwendig sein, über einen bestimmten Zeitraum und in einem vorgegebenen Rhythmus das amblyope, schielende Auge zu okkludieren (inverse Okklusion). Diese Maßnahme setzt bestimmte Befunde voraus und erfordert kurzfristigere Kontrollen.
Eine Okklusionsbehandlung ersetzt weder das Tragen einer Brille, noch die Durchführung einer Schieloperation.
Penalisation
Eine Penalisation (poena, lat.: „Strafe“) nimmt Einfluss auf das Führungsverhalten der Augen in unterschiedlichen Fixationsentfernungen. Bei diesem Verfahren wird das bessere Auge durch die Gabe von akkommodationslähmenden Augentropfen (Atropin) beim Sehen in der Nähe drastisch behindert, während dem schielenden Auge eine sphärische Überkorrektur mittels Plusgläser von 1–3 Dioptrien verordnet wird. Dies hat zur Folge, dass das schielende Auge ausschließlich in der Nähe fixiert, während das gesunde Auge die Fixation in der Ferne übernimmt. Man nennt diese Form Nahpenalisation. Das Ergebnis ist im Idealfall ein Nah-Fern-Alternieren des schielenden und gesunden Auges. Dem gegenüber gibt es eine Fernpenalisation. Hierbei wird dem gesunden Führungsauge Atropin und eine zusätzliche sphärische Überkorrektur mit 3 dpt verabreicht, während das schielende, amblyope Auge eine Vollkorrektur seiner Fehlsichtigkeit erhält. Dies führt zu einer herabgesetzten Sehschärfe des Führungsauges in der Ferne und soll wegen der Verschlechterung der Schärfentiefe wirksamer sein als die Nahpenalisation. Als letzte Variante kennt man die vollständige Penalisation, die durch Atropinisierung des gesunden Auges und Weglassen des Brillenglases bei Hyperopie beziehungsweise Vorsetzen eines starken Minusglases in allen Fixationsentfernungen keine scharfe Abbildung mehr zulässt. Sie gilt als die wirksamste Penalisationsvariante.
Eine Penalisation sollte prinzipiell nur bei foveolarer Fixation des amblyopen Auges und einem Visus zwischen 0,2–0,8 durchgeführt werden. Dann eignet sie sich durchaus als Alternative zur Okklusion, erfordert jedoch einen längeren Behandlungszeitraum.
Pleoptik
- → Hauptartikel: Pleoptik
Die Pleoptik (pleos, griech.: „voll“) verwendet apparative Behandlungsverfahren, die Einfluss auf das Fixationsverhalten und damit auf die Sehschärfe des schielenden Auges nehmen. Als aktive Intervention zur Amblyopiebehandlung sind pleoptische Verfahren in den letzten Jahrzehnten von den wesentlich kostengünstigeren und praktikableren Okklusionstherapien abgelöst worden. Gleichwohl werden sie unter bestimmten Umständen als unterstützende Maßnahme nach wie vor eingesetzt, erfordern jedoch große Erfahrung des behandelnden Spezialisten.
Orthoptik
- → Hauptartikel: Orthoptik
Orthoptische (ορθοπτική, griech.: „Geradesehen“) Behandlungen nehmen Einfluss auf die Qualität des beidäugigen Sehens und die Zusammenarbeit beider Augen. Hierbei können verschiedene Verfahren zum Einsatz kommen, die sowohl mit speziellen Apparaten (Haploskopen) durchgeführt werden, aber auch mit ganz einfachen Hilfsmitteln einen erfolgreichen Therapieverlauf erzielen können. Die Verwendung von orthoptischen Methoden setzt bestimmte Befunde voraus, auf deren Grundlage diese therapeutischen Ansätze erst sinnvoller Weise angewandt werden können.
Schieloperation
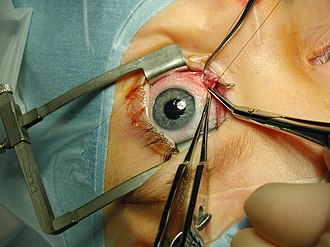
Eine Schieloperation nimmt Einfluss auf die Mechanik, Beweglichkeit und Stellung der Augen zueinander. Sie kommt prinzipiell in Betracht, wenn das Ausmaß des Schielens, also der Schielwinkel, so groß ist, dass die Voraussetzungen für die Entwicklung von beidäugigem Sehen (Binokularfunktionen) nicht gegeben sind oder eine zentrale Fixation nicht möglich ist. Primär angestrebt wird demnach eine funktionelle Verbesserung und nicht nur eine kosmetische Korrektur, auch wenn dies bei Patienten und Eltern meist der häufigere Grund für die Bereitschaft zu einer Schielbehandlung ist. Schieloperationen nehmen Einfluss auf die Wirkungsweise eines oder mehrerer Augenmuskeln. Es wird in erster Linie angestrebt, die Größe eines Schielwinkels um das Ausmaß zu reduzieren, welches den medizinischen und funktionellen Zielen am sinnvollsten erscheint. Es gibt hierbei eine ganze Reihe unterschiedlicher Verfahrensweisen, Techniken und Methoden von Muskelverkürzungen, Muskelverlagerungen, Veränderungen der so genannten Abrollstrecken usw. Die operative Behandlung des typischen Begleitschielens jedoch ist im Allgemeinen unspektakulär und zigtausendfach erprobt. In manchen Fällen, in denen ein besonders großer Schielwinkel vorliegt, kann eine Operation an beiden Augen notwendig werden, selbst wenn nur ein Auge von der Schielerkrankung betroffen ist. Bei einer Schieloperation wird das Auge weder herausgenommen, noch eingeschnitten.
Im Falle des angeborenen und frühkindlichen Begleitschielens gibt es unterschiedliche Ansätze hinsichtlich des optimalen Operationszeitpunktes. Eine frühe Operation bereits im Kleinkindalter von zwei bis drei Jahren unterstützt die Entwicklung von Binokularsehen. Ist ein solches beidäugiges Sehen in einer bestimmten Qualität vorhanden, so sorgt dies im Allgemeinen für eine günstigere Prognose bezüglich eines langfristig stabilen Operationsergebnisses. Eine spätere Operation im 5. bis 6. Lebensjahr hingegen ermöglicht eine deutlich genauere Untersuchung, Indikationsstellung und Dosierung des Eingriffs. Welche der beiden Varianten in Frage kommen kann, ist im Einzelfall zu beurteilen. Einigkeit besteht dahingehend, dass eine Schieloperation bei dem angesprochenen Krankheitsbild in jedem Fall vor der Einschulung erfolgen sollte.
In seltenen Fällen kann es bei Schieloperationen dazu kommen, dass das Ergebnis die geplante Reduzierung des Schielwinkels übersteigt. Dies hat zur Folge, dass das Auge in die entgegengesetzte Richtung schielt. So dies nicht beabsichtigt und durch eine gezielte Überdosierung erreicht worden ist, besteht die Möglichkeit, nach einem gewissen Zeitraum eine (Teil-)Revision durchzuführen, um so das ursprünglich angestrebte Ergebnis zu erreichen.
Die Behandlung eines angeborenen Begleitschielens und seiner Folgeerkrankungen dauert etwa bis zum 12. bis 13. Lebensjahr, manchmal länger. Je später mit der Behandlung begonnen oder je vorzeitiger sie abgebrochen wird, desto schlechter sind die Erfolgsaussichten. Bei Erwachsenen ist die Behandlung von Amblyopien und die Entwicklung von Binokularsehen in aller Regel nicht mehr möglich.
Lähmungsschielen
| Klassifikation nach ICD-10 | |
|---|---|
| H49.- | Strabismus paralyticus |
| H49.0 | Lähmung des N. oculomotorius |
| H49.1 | Lähmung des N. trochlearis |
| H49.2 | Lähmung des N. abducens |
| H49.9 | Strabismus paralyticus, nicht näher bezeichnet |
| ICD-10 online (WHO-Version 2019) | |
Synonyme: Strabismus paralyticus oder strabismus incomitans
Ausfälle oder Störungen im peripheren Verlauf der Augenmuskelnerven oder ihrer Kerngebiete führen zu einem Lähmungsschielen und somit zu einer Funktionsminderung eines oder mehrerer Augenmuskeln. Dies geht immer mit einer Bewegungseinschränkung des betroffenen Auges einher. Das schielende Auge kann deshalb, anders als beim Begleitschielen, dem gesunden Auge nicht mehr uneingeschränkt in alle Blickrichtungen hin folgen. Das Ausmaß kann von geringfügigen Paresen bis hin zu vollständigen Paralysen reichen. Eine Lähmung kann ein- oder beidseitig auftreten und folgende Hirnnerven betreffen:
- Nervus oculomotorius (III. Hirnnerv)
- Nervus trochlearis (IV. Hirnnerv)
- Nervus abducens (VI. Hirnnerv)
Ein Lähmungsschielen macht sich subjektiv unter anderem durch Doppelbilder (Diplopie) bemerkbar. Zudem nehmen betroffene Personen häufig kompensatorische Kopfzwangshaltungen ein mit dem Ziel, entweder das störende Doppelbild möglichst weit aus dem üblichen Gebrauchsblickfeld zu verbannen, oder um binokular einfach sehen zu können. Objektive Anzeichen sind:
- ein inkomittierender Schielwinkel, der in Abhängigkeit von der Blickrichtung unterschiedlich groß ist und der in Zugrichtung der betroffenen Muskeln zunimmt,
- ein großer Sekundärwinkel, der bei Fixation mit dem betroffenen Auge größer ist als bei Fixation mit dem gesunden,
- eine Einschränkung der monokularen Bewegungsfähigkeit in Richtung des gelähmten Muskels,
- in manchen Fällen eine Retraktion des Augapfels.
Augenmuskellähmungen sind selten angeboren, sondern meistens durch Unfälle oder Krankheiten erworben. Ursachen können unter anderem Durchblutungsstörungen, ein Schlaganfall, Autoimmunerkrankungen wie zum Beispiel die Multiple Sklerose, Tumoren, Aneurysmen oder Entzündungen. Darüber hinaus sind eine Reihe von angeborenen Augenmuskelparesen bekannt, zum Beispiel das Duane-Syndrom.
Therapie
Wie bei allen neurologischen Störungen liegt die Behandlung nach Klärung der Ursache zunächst in erster Linie in der Hand eines Neurologen.[3] Je nach Grunderkrankung kann die Rückbildung einer Augenmuskellähmung hinsichtlich der Befunde und Zeitdauer sehr unterschiedlich verlaufen. Bei einem Lähmungschielen leiden die Patienten meist unter den störenden Doppelbildern. Diese sollten entweder mit einer Prismenbrille oder, falls dieses nicht möglich ist, durch Abdeckung eines Auges behandelt werden. Dies hat jedoch für die Dauer der Okklusion den temporären Verlust des beidäugigen Sehens und eine entsprechend große Gesichtsfeldeinschränkung zur Folge.
Eine operative Behandlung kann erforderlich werden, wenn sich in einem absehbaren Zeitraum die Lähmung nicht oder nur unzureichend zurückgebildet hat. Eine Augenmuskeloperation kommt jedoch meist erst nach frühestens sechs Monaten in Betracht und ist als Defektheilung zu betrachten. Im Allgemeinen ist ein Ziel solcher Eingriffe, das Feld binokularen Einfachsehens in das normale Gebrauchsblickfeld zu verlagern. Als Ergebnis sieht der Patient im Idealfall bei gerader Kopfhaltung nicht mehr doppelt und muss zur Erlangung dieses Zustands keine Kopfzwangshaltung mehr einnehmen. Erst bei Blickwendungen können ggf. wieder Doppelbilder auftreten. Allgemeine Aussagen sind jedoch kaum möglich. Nicht selten stellen sich bei Lähmungen nach einer gewissen Zeit auch Veränderungen des Muskelgewebes ein. Behandlungen und deren Ergebnisse sind gewöhnlich so individuell wie das Krankheitsbild selbst.
Mikrostrabismus
| Klassifikation nach ICD-10 | |
|---|---|
| H50.4 | Sonstiger und nicht näher bezeichneter Strabismus concomitans - Mikrostrabismus |
| ICD-10 online (WHO-Version 2019) | |
Synonym: Mikrotropie
Mikrostrabismus wird ein vom Ausmaß her sehr kleines, manifestes, einseitiges Innenschielen genannt, auf dessen sensorischer Grundlage sich nicht selten Binokularsehen (Simultansehen, Fusion, räumliches Sehen) entwickeln kann. Möglich macht dies eine an die Verhältnisse angepasste, zwar anomale und qualitativ minderwertige, gleichwohl aber oft funktionierende Zusammenarbeit beider Augen (siehe auch: Netzhautkorrespondenz). Nicht selten kann bei frühzeitigem Behandlungsbeginn erreicht werden, dass das schielenden Auge lernt, mit der Stelle des schärfsten Sehens zu fixieren (siehe: Fixation). In solchen Fällen können die Prognosen hinsichtlich der Vermeidung einer Amblyopie und der Entwicklung von subnormalem Binokularsehen günstig sein.
Man unterscheidet angeborene Formen von solchen, die sich als Ergebnis einer jahrelangen Schielbehandlung und/oder Schieloperation manifestiert haben (sekundärer beziehungsweise konsekutiver Mikrostrabismus).
Therapie
Die Behandlung erfolgt in Form von Brillenverordnung, so notwendig. Zudem wird eine konsequente Okklusionsbehandlung bis zum 12./13. Lebensjahr durchgeführt, deren Umfang und Form sich nach den jeweiligen Gegebenheiten und Befunden richtet.
Wegen ihrer kosmetischen Unauffälligkeit werden Mikrostrabismen und ihre Auswirkungen sehr häufig unterschätzt. Man bezeichnet sie gelegentlich verniedlichend als „Silberblick“. Ein unbehandelter Mikrostrabismus kann jedoch ebenso zu hochgradiger Amblyopie führen, wie ein auffälliges angeborenes Begleitschielen.
Normosensorisches Spätschielen
Das normosensorische Spätschielen ist ein in der Regel akut auftretendes manifestes Innenschielen, hat seinen Krankheitsbeginn zwischen dem 3. und 7. Lebensjahr und zeichnet sich durch eine Reihe weiterer Kriterien aus, die es von anderen Schielformen unterscheidet. Die Symptomatik ist noch am ehesten mit der einer dekompensierten Heterophorie vergleichbar. Die sensorische Entwicklung des Binokularsehens ist bei Eintreten der Krankheit bereits vollständig abgeschlossen. Häufig klagen die Patienten über Doppelbildwahrnehmung und kneifen deshalb ein Auge zu. Es kommt jedoch gelegentlich vor, dass der Seheindruck des schielenden Auges wie beim angeborenen Begleitschielen supprimiert wird.
Häufig stellt die Identifikation des tatsächlichen Schielbeginns ein nicht unerhebliches Problem beim Erkennen des Krankheitsbildes dar. Die ausführliche und detaillierte Erhebung einer Anamnese ist deshalb unerlässlich für die rechtzeitige Einleitung geeigneter Behandlungsmaßnahmen.
Therapie
Normosensorisches Spätschielen erfordert eine umgehende therapeutische Intervention zur Wiederherstellung der verlorengegangenen Fusionsfähigkeit. Als primäre Maßnahme kommt hierfür neben der Brillenverordnung die Anpassung entsprechender Prismen als Interimslösung in Frage. Allgemein ist eine sofortige Schieloperation indiziert, da selbst noch bei älteren Kindern die Fähigkeit zu Binokularsehen ganz oder teilweise verlorengehen kann. Eine Befund abhängige Teilzeitokklusion kann ggf. erforderlich sein. In manchen Fällen, bei denen das Bild eines akkommodativen Strabismus vorliegt, kann bereits die Korrektur einer vorhandenen Hyperopie den Schielwinkel so reduzieren, dass dies zu einer Wiederherstellung der Fusionsfähigkeit führt.
Die Anzahl der Fälle von normosensorischem Spätschielen macht nur etwa 5-7 % aller Fälle von Schielerkrankungen aus. Bei rechtzeitigem Behandlungsbeginn ist die Prognose für eine Heilung gut. Gleichwohl zeigen statistische Auswertungen, dass selbst nach optimaler therapeutischer Versorgung nicht alle Patienten wieder ein vollwertiges Binokularsehen entwickeln. In jedem Fall sollten auch bei einem guten Behandlungsergebnis noch über mehrere Jahre regelmäßig Kontrollen durchgeführt werden, da Rezidive vorkommen können.
Mechanisch bedingte Schielformen
| Klassifikation nach ICD-10 | |
|---|---|
| H50.6 | Mechanisch bedingter Strabismus |
| ICD-10 online (WHO-Version 2019) | |
Es sind eine ganze Reihe von Schielerkrankungen bekannt, die auf Grund mechanischer Behinderungen oder struktureller Veränderungen entsprechende Bewegungsstörungen auslösen. Hierzu zählen zum Beispiel
- das Brown-Syndrom, eine Verdickung der Sehne des Musculus obliquus superior,
- die Orbitabodenfraktur, bei der Muskel- und Bindegewebsmasse in einer Bruchspalte eingeklemmt sein können,
- sowie die endokrine Orbitopathie, bei der durch Entzündungsprozesse die Muskelstrukturen selbst krankhaft verändert sein können.
Pseudostrabismus
Mit Pseudostrabismus bezeichnet man eine, durch bestimmte Gegebenheiten kosmetisch vorgetäuschte Schielstellung der Augen, die jedoch keinen Strabismus mit entsprechendem Krankheitswert im medizinischen Sinne darstellt. Ein klassisches Beispiel hierfür ist der Epikanthus medialis, der in der Regel bei Kleinkindern und bei vielen asiatischen Völkern auftritt und mit einem breiten Nasenrücken und nasal verkürzter Lidspalte einem Innenschielen täuschend ähnlich sein kann. Ebenso kann durch bestimmte Positionen der Pupillenlichtreflexe oder durch Gesichtsasymmetrien ein Schielen vorgetäuscht werden.
Umgangssprachliche Bedeutung
Umgangssprachlich [1] bedeutet schielen: schräg von der Seite her nach etwas schauen beziehungsweise ein Auge auf etwas werfen.
Weblinks
- Bielschowsky-Gesellschaft für Schielforschung und Neuroophthalmologie
- Schielen Die verschiedenen Formen des Schielens, Auswirkungen und Behandlung
- Computerunterstützte Modellierung und Simulation von Schielen
- Ausführlicher Übersichtsartikel mit Bildern
Literatur
- Herbert Kaufmann: Strabismus. Unter Mitarbeit von W. de Decker u. a., Stuttgart: Enke, 1986, ISBN 3-432-95391-7
- Josef Lang: Mikrostrabismus. Bücherei des Augenarztes, Heft 62, Stuttgart: Enke, 1982, ISBN 3-432-83502-7
- Axenfeld/Pau: Lehrbuch und Atlas der Augenheilkunde. Unter Mitarbeit von R. Sachsenweger u. a., Stuttgart: Gustav Fischer Verlag, 1980, ISBN 3-437-00255-4
Einzelnachweise
- ↑ Die Darstellung des Inkomitanzmusters kongenitaler einseitiger Obliquus-superior Paresen mit dem Synoptometer aus Thieme eJournals, Klinische Monatsblätter Augenheilkunde 1981
- ↑ Ich weiß, dass ich nichts weiß? Bemerkungen zur Okklusionsbehandlung aus Der Ophthalmologe, Verlag Springer Berlin / Heidelberg ISSN 0941-293X, Volume 99, Number 10 / Oktober 2002
- ↑ Leitlinien für Diagnostik und Therapie in der Neurologie; 3. überarbeitete Auflage 2005, ISBN 3-13-132413-9; Georg Thieme Verlag Stuttgart. Stichwort: Periphere Augenmuskel- und -nervenparesen; AWMF-Leitlinien-Register: Nr. 030/033